Перейти к:
Травмы и огнестрельные ранения при беременности (обзор литературы)
https://doi.org/10.69964/BMCC-2025-2-2-18-27
Аннотация
Введение. Окружающая среда по-прежнему является небезопасной для всего человечества. Дорожно-транспортные происшествия, вооруженные конфликты, несчастные случаи в быту, спорте, на производстве, насильственные действия в семье по-прежнему представляют опасность для матери и плода, причем с годами число случаев травматизма беременной женщины не снижается, Цель обзора: обобщить исторические и современные данные о травмах и ранениях беременной и плода, а также принципах оказания им медицинской помощи.
Материалы и методы. Был проведён обширный обзор литературы с использованием базы данных РИНЦ и MEDLINE (PubMed) по состоянию на март-апрель 2025 года с использованием ключевых слов и фильтра: систематический обзор, клинические случаи.
Результаты. Мониторинга травматизма беременной и плода не проводится; получившая травму беременная пациентка является уникальной, так как опасности подвержены и мать и плод с разной чувствительностью и реакциями на травму. Тяжесть травмы является важным прогностическим фактором для выживания как матери, так и плода: чем тяжелее травма, тем хуже исход для пострадавших. Каждый описанный случай травмы беременной и плода уникален, прогнозировать исход сложно, поэтому медицинская помощь в таких случаях должна быть оказана с привлечением мультидисциплинарной команды специалистов в многопрофильном учреждении (в случае транспортабельности пациентки) или с привлечением специалистов в ближайшее к месту травмы учреждение (при нетранспортабельности пациентки).
Заключение. Беременная женщина и плод являются наиболее уязвимой группой населения, в том числе и к внешним травмирующим воздействиям различного характера. Каждый случай травмы уникален, требует персонифицированного подхода, исход которого зависит от тяжести травмы, этапа гестационного процесса, усилий мультидисциплинарной команды специалистов.
Ключевые слова
Для цитирования:
Мальгина Г.Б., Мелкозерова О.А. Травмы и огнестрельные ранения при беременности (обзор литературы). Вестник охраны материнства и младенчества. 2025;2(2):18-27. https://doi.org/10.69964/BMCC-2025-2-2-18-27
For citation:
Malgina G.B., Melkozerova O.A. Trauma and gunshot wounds during pregnancy (literature review). Bulletin of maternal and child care. 2025;2(2):18-27. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-2-18-27
Неотъемлемой частью мероприятий по охране материнства и младенчества является профилактика травматизма беременной женщины и охрана внутриутробного плода от внешних воздействий, чреватых его гибелью или грубым нарушением внутриутробного развития. Однако, окружающая среда по-прежнему является небезопасной для всего человечества. Дорожно-транспортные происшествия, вооруженные конфликты, несчастные случаи в быту, спорте, на производстве, насильственные действия в семье по-прежнему представляют опасность для матери и плода, причем с годами число случаев травматизма беременной женщины не снижается, а возможно и возрастает. Четкую статистику травматизации женщин во время беременности представить трудно.
Цель обзора: обобщить исторические и современные данные о травмах и ранениях беременной и плода, а также принципах оказания им медицинской помощи.
В статистике материнской смертности [1] нет отдельного учета случаев гибели женщин от внешних причин. ВОЗ дает определение материнской смертности как «смерть женщины во время беременности или в течение 42 дней после родов или прерывания беременности от любой причины, связанной с беременностью или ее ведением, но исключая смерть от случайных или непредвиденных причин» [2]. Это же относится и к мониторированию критических состояний у беременных пациенток [3]. Мониторинг травм при беременности и связанных с ними критических состояний системно не ведется.
По данным ВОЗ [4] гуманитарные кризисы, вооруженные конфликты и их последствия затрудняют достижение прогресса в сокращении бремени материнской смертности. В 2020 г. в соответствии с «рейтингом слабости государств» к категориям вызывающих «крайне серьезную тревогу» и «серьезную тревогу» было отнесено девять стран (в порядке уменьшения уровня тревоги: Йемен, Сомали, Южный Судан, Сирийская Арабская Республика, Демократическая Республика Конго, Центральноафриканская Республика, Чад, Судан и Афганистан); в этих странах КМС в 2020 г. варьировался от 30 случаев (Сирийская Арабская Республика) до 1223 случаев (Южный Судан). Среднее значение КМС в странах, вызывающих крайне серьезную тревогу, в 2020 г. составило 551 случай на 100 000, что вдвое превышает среднемировой показатель [5][6].
Поэтому крайне сложно проанализировать не только статистику гибели беременных от травм и несчастных случаев, но и статистику травм и ранений беременных в общей популяции в случаях, когда пациентки выжили.
Только в единичных публикациях отмечено, что травмы встречаются у 6-7% беременных, и примерно в 4 случаях из 1000 требуется госпитализация пострадавшей. Более 50% травм связано с ДТП, примерно 22% с падениями и физическим насилием [7][8]. Авторы отмечают, что травма при беременности считается ведущей причиной смерти беременных неакушерской этиологии, с этим связано 46% случаев, смерть плода при тяжелых травмах в среднем составляет 61% и может достигать 80%, если у матери развивается шок.
Однако, публикации по данным вопросам крайне редки, по-видимому, в силу того, что травмы от внешних воздействий при беременности — проблема не только медицинская, но и остросоциальная. История сохранила лишь некоторые факты. По мнению А.М. Агаронова [9], механическая травма (падение, ушиб, поднятие тяжести), как причина прерывания беременности, иногда переоценивается. Травма имеет значение при наличии таких предрасполагающих моментов, как инфантилизм, пиелонефрит, хронические воспалительные заболевания матки и др. «Известны случаи, когда непосредственной причиной аборта являлась незначительная травма (прыжок с вагона трамвая, езда на грузовике по ухабистой дороге и т.д. ), в то же время такая травма, как прыжок со значительной высоты, удар и др., не вызвали прерывания беременности». Он же утверждает, что психическая травма также может привести к прерыванию беременности. В качестве примера приводит исторический случай массового прерывания беременности у 62 женщин во время взрыва порохового погреба в Париже, описанный Боделоком [10].
Описания ранений и повреждений у беременных в военное время имеются лишь у И. Ф. Жордании, главного гинеколога Красной Армии (1942 — 1945 гг.), который собрал, проанализировал и описал 26 случаев урогенитальных ранений у женщин, полученных ими во время Великой Отечественной войны, среди них 8 случаев огнестрельных и осколочных ранений при беременности различных сроков, сопровождавшихся повреждениями матки и внутриутробного плода [11].
На современном этапе обращает внимание, что наиболее точная статистика представлена учеными из стран ближнего зарубежья. В частности, специалисты из Узбекистана [12] опубликовали анализ течения и исходов политравмы у беременных женщин. Представлен опыт лечения 114 случаев тяжелой травмы у беременных при ДТП и внешних воздействиях разного порядка наблюдалась в 114 случаях. Маршрутизация беременных осуществлялась в единый многопрофильный стационар столицы государства, где имелись высококвалифицированные специалисты и современное оборудование. Однако, несмотря на это, отмечена высокая летальность — погибли 55% беременных при кататравме. Авторы отметили, что особенно опасно прямое высокоэнергетическое воздействии на область беременной матки, которое несет за собой такие фатальные последствия, как атония и арефлексия матки, преждевременная отслойка плаценты и разрыв матки. Наряду с этим, безусловно, значимы и повреждения других органов, и состояние шока у беременной пациентки. Это влекло за собой и внутриутробную гибель плода и гибель матери. Авторы отметили важную особенность: при тотальной отслойке плаценты после травмы матка атонична и наружного кровотечения нет даже при большой ретроплацентарной гематоме. Данное состояние объясняется тяжелой контузией матки. Накопившие большой опыт ведения беременной с политравмой специалисты рекомендуют: лапаротомию, кесарево сечение даже при мертвом плоде или одновременное опорожнение матки при маленьких сроках гестации, оценка сократительной способности матки, при ее тяжелой контузии — гистерэктомия. Если имеются макроскопические признаки тяжелой контузии матки до извлечения плода, то наиболее рациональная гистерэктомия вместе с плодом. Если же имеются перспективы сократительной активности матки, то целесообразна деваскуляризация матки путем перевязки трех пар магистральных сосудов матки на завершающем этапе операции.
Очевидно, что получившая травму беременная пациентка является особенной, так как опасности подвержены и мать и плод с разной чувствительностью и реакциями на травму. Естественно, тяжесть травмы является важным прогностическим фактором для выживания как матери, так и плода: чем тяжелее травма, тем хуже исход для пострадавших. В то же время ряд авторов описывают случаи серьезных повреждений плода при минимальных травмах матери. L.G. Smith [13], рассматривающий раненую беременную женщину «уникальной» в плане диагностики и лечения, т. к. физиологические изменения могут одновременно маскировать и имитировать полученные повреждения.
Поэтому каждый случай травматизации беременной чреват неблагоприятными исходами и должен быть систематизирован. Именно накопленный опыт и позволяет выбрать наиболее рациональную тактику. Наиболее полные исследования этого вопроса относятся ко второй половине прошлого века. В частности, американские авторы [14] на основании большого опыта наблюдений отмечают, что травма в начале I триместра беременности, по-видимому, не оказывает значимого неблагоприятного влияния на течение беременности. Связь наружной травмы и выкидыша невелика — частота выкидыша, связанного с травмой, не превышает 0,007%. При этом причиной является в большинстве случаев нарушение имплантации.
Во втором и третьем триместрах беременности все значительно сложнее, так как беременная матка, выходя из полости таза, становится «мишенью» для закрытых и проникающих травм. Но при этом она прикрывает кишечник и крупные сосуды беременной. Амниотический мешок, наполненный жидкостью, является амортизатором для растущего плода, защищающий его при ударах. Однако, с увеличением срока гестации вероятность получения беременной некоторых видов травм возрастает: этому способствует неуклюжесть при ходьбе, смещение центра тяжести, неспособность вовремя заметить препятствие и избежать угрозы в силу замедленной реакции и двигательной активности. При этом возрастает уязвимость младенца для повреждений, нарушающих целостность беременной матки. Эту позицию разделяют и другие, более современные авторы [15].
Самым распространенным видом проникающих ранений являются пулевые ранения при беременности. Эта проблема привлекает внимание еще с начала прошлого века, когда в 1903 году Gellhorn [16] опубликовал обзор случайных повреждений от огнестрельного оружия при беременности. Особенно это актуально в условиях вооруженных конфликтов, в которых гражданское население, включающее беременных, подвергается опасности огнестрельных и осколочных ранений, в том числе, и ранений живота. При этом, число описанных в литературе случаев невелико. В одной из последних публикаций, посвященных данному вопросу, обзоре [17] сообщается о 41 включенном опубликованном исследовании, в которых изложены результаты наблюдения 59 беременных пациенток с огнестрельными ранениями. Из них в 31 случае (52,5%) пациентки имели изолированные абдоминотазовые ранения и в 28 случаях (47,5%) имели ранения конечностей, грудной клетки, головы/шеи, спины/позвоночника, множественные ранения или ранения другой/неизвестной локализации. Мертворождение произошло в 26,7% абдоминотазовых ранений и 26% неабдоминотазовых ранений. Материнская смерть произошла в 3,7% при абдоминотазовых и 10,7% неабдоминотазовых ранениях. Неонатальная смерть наступила у 9,1% новорожденных при абдоминотазовых и у 5,3% при неабдоминотазовых ранениях матери. Авторы считают, что необходимы дальнейшие исследования для стандартизации подхода к оценке и ведению пациентов с огнестрельными ранениями во время беременности. Каждый описанный случай ранения беременной женщины по-своему уникален.
В некоторых случаях факт огнестрельного ранения налицо, а пулю обнаружить сразу не удается. В литературе описан особый случай, когда пулю при огнестрельном ранении беременной в область живота обнаружили только через 110 часов после родов. Новорожденный был извлечен путем кесарева сечения с оценкой по Апгар 9 баллов. После рождения у него было обнаружено небольшое проникающее ранение носогубной складки, в полости рта повреждений не отмечено. Очевидно, пуля была проглочена, поскольку она выделилась через 110 часов с испражнениями ребенка [18].
Уникальный случай ранения плода был недавно описан Mangham WM, et al., 2021 [19]. Беременная 19-летняя женщина получила множественные огнестрельные ранения и перенесла экстренное кесарево сечение. Во время родов было отмечено проникающее ранение матки и левой стороны головы ребенка. Новорожденному в срочном порядке выполнена краниотомия. Проведено тщательное промывание раны, и был взят перикраниальный трансплантат из лобной кости для закрытия дефекта твердой мозговой оболочки. Самый большой смещенный фрагмент кости был пришит на место. Ребенок наблюдался в течение нескольких дней, а затем был выписан домой с нормальным неврологическим исходом. Обращает внимание благоприятный исход для новорожденного, который произошел благодаря слаженной работе мультидисциплинарной команды. Авторы отмечают, что «в литературе, датируемой девятнадцатым веком, имеются разрозненные сообщения о внутриутробных огнестрельных ранениях; однако наш случай, по-видимому, является первым, в котором было описано срочное хирургическое вмешательство».
Тактика при огнестрельных ранениях живота беременной требует серьезной работы команды специалистов, включающей акушеров-гинекологов, травматологов, специалистов лучевой диагностики, трансфузиологов, неонатальных хирургов различного профиля, урологов и, естественно, анестезиологов-реаниматологов. Поэтому, такие пациентки должны незамедлительно поступить в многопрофильный стационар с широкими возможностями оказания специализированной и высокотехнологичной медицинской помощи (при условии транспортабельности пациентки). При отсутствии возможности транспортировать пациентку, должна быть незамедлительно собрана команда высококвалифицированных специалистов на месте.
Достаточно трудно предсказать траекторию пули, когда она войдет в тело, поскольку пуля, встречая на своем пути органы брюшной полости, начинает совершать беспорядочные движения. Особенно непредсказуемы ситуации, если ранение произошло в верхнюю часть живота, откуда пуля через диафрагму могла попасть в грудную клетку, важно при этом попытаться установить, не ранены ли легкие или сердце. Объем оперативного вмешательства должен быть скорректирован с учетом возможной травматизации органов, поэтому необходим широкий доступ, позволяющий это сделать, а при необходимости его расширить.
Вопрос о проведении кесарева сечения и удаления матки решается индивидуально. Однако, как отмечают авторы [14] «Никакие обстоятельства, оправдывающие сохранение беременности, не должны препятствовать лечению раненой женщины. Если беременная матка мешает выполнению диагностической лапаротомии или хирургическому восстановлению повреждений, то независимо от срока беременности она должна быть опорожнена».
Проникающие ранения беременной матки являются редкими осложнениями беременности, причем огнестрельные ранения встречаются чаще, чем ножевые ранения, хотя и те и другие крайне опасны и для матери и для плода. Наиболее серьезна при этом травма головки плода, которая является необычным последствием этих проникающих травм.
Один уникальный случай ранения плода в голову описан в 2009 году [20]. Авторы описали случай наблюдения 20-летней беременной женщины, получившей ножевое ранение в низ живота на 30-й неделе беременности. Причем, хирургического лечения она не получила, проводился только мониторинг состояния плода и амбулаторное наблюдение. Самопроизвольные вагинальные роды произошли в срок с хорошим исходом для матери и плода. Осмотр новорожденного выявил припухлость правой височной области, интерпретированную как подкожная гемангиома. В возрасте 2 лет и 6 месяцев жизни специалисты обратили внимание на пульсирующую выпуклость в правой височной области. Клиническое обследование и визуализация указали на увеличивающийся дефект костей черепа и твердой мозговой оболочки. Ребенку была проведена нейрохирургическая операция по восстановлению разрыва твердой мозговой оболочки и дефекта кости с хорошим неврологическим и эстетическим результатом.
Травма плода может привести к нескольким внутричерепным патологиям, включая гипоксически-ишемическое повреждение, переломы черепа и внутричерепные кровоизлияния. Тупая травма плода, приведшая к необходимости нейрохирургического вмешательства, встречается редко и редко описывается в литературе.
На растущий головной мозг может оказать влияние и тупая травма живота беременной пациентки, что чаще всего имеет место при автодорожных происшествиях [21]. Авторы представили случай лечения 28-летней женщины на 36 неделе беременности, которая была доставлена в больницу на машине скорой помощи после столкновения с автомобилем на высокой скорости в качестве удерживаемого водителя. При компьютерной томографии у плода был обнаружен левосторонний перелом черепа с внутричерепным кровоизлиянием. Плод был экстренно извлечен путем кесарева сечения из-за отсутствия его двигательной активности и единичных сердечных сокращений. При постнатальной компьютерной томографии головы новорожденного были выявлены переломы черепа и множественные области внутричерепного кровоизлияния. Ребенку провели экстренную операцию по удалению гематом. Исход, по мнению авторов, обнадеживает: в возрасте 16 месяцев ребенок признан здоровым, с незначительной задержкой развития, хотя в возрасте 3 месяцев потребовалось отсроченное вентрикулоперитонеальное шунтирование. Авторы заключают, что при быстрейшем извлечении плода и экстренном нейрохирургическом вмешательстве травмированного внутриутробно плода возможно избежать тяжелых последствий для его здоровья.
Однако, описаны случаи и тяжелых неврологических последствий внутриутробной травмы плода [22]. Например, необычный случай внутриутробной проникающей травмы головы, полученной в результате выстрела из пневматического оружия: 28-летняя беременная женщина в сроке доношенной беременности выстрелила себе интравагинально из игрушечного пневматического пистолета. После спонтанных стремительных вагинальных родов у новорожденного наблюдались постоянные судорожные расстройства, менингит, церебрит и отек правой теменной области черепа. Визуализационные исследования выявили внутричерепное кровоизлияние, а металлическая гранула была рядом с правым боковым желудочком, который был удален посредством теменной краниотомии. Компьютерная томография мозга через 1 неделю показала раннее формирование абсцесса в левой лобной доле и субдуральную эмпиему в задней черепной ямке. Абсцессы были эвакуированы, назначены антибиотики широкого спектра действия. Несмотря на то, что в течение последних 6 лет ребенок чувствовал себя хорошо, у него наблюдаются значительные умственные отклонения и задержка развития.
Другие авторы [23] описывают случай огнестрельного повреждения мозга плода, приведшего к поздней постнатальной гидроцефалии. Авторы сообщают, что плод мужского пола был рожден путем экстренного кесарева сечения после того, как беременная мать с доношенной беременностью попала под перекрестный огонь и получила огнестрельное ранение в живот. При осмотре младенца обнаружена небольшая рана на коже головы в области большого родничка. Рентгенография черепа показала плотное пулевидное затемнение в мозге. Его лечили консервативно, и он был выписан домой на полноценное питание с нормальным неврологическим обследованием. Однако, после выписки у младенца развились судороги и прогрессирующая гидроцефалия, и в возрасте 5 недель ему установили вентрикулоперитонеальный (ВП) шунт. В возрасте 13 месяцев пуля была удалена. Этот случай дает повод для обсуждения факторов, которые способствуют выживанию и благоприятному прогнозу для младенцев с антенатально полученной проникающей огнестрельной травмой мозга.
Все вышеприведенные публикации доказывают, что необходимо при огнестрельной травме беременной женщины быть готовым к хирургическому лечению огнестрельного повреждения плода. Иногда ему требуется больший объем помощи, чем раненой матери. Хотя такие случаи редки, однако описываются множественные ранения внутриутробного плода, требующие после его рождения серьезного хирургического вмешательства. Так [24] представили случай множественных перфораций тонкого и толстого кишечника у новорожденного после экстренного кесарева сечения на 37-й неделе беременности, у матери которого было случайное огнестрельное ранение. Ребенку в первые сутки жизни (в возрасте восемь часов), экстренно провели хирургическое вмешательство, восстановили целостность кишечника и из передней части бедра извлекли фрагмент пули.
В работе других авторов [25] описывается случай проникающего ранения плода, который был сразу после этого извлечён с помощью кесарева сечения на 32-й неделе беременности у 37-летней матери и получил множественные огнестрельные ранения. Обследование выявило восемь входных и выходных отверстий, и ребёнок был переведён в многопрофильную клинику. При поступлении состояние было критическим, пульсация периферических сосудов не определялась, была проведена противошоковая терапия и переливание крови, а дальнейшие обследования выявили перфорацию мочевого пузыря. Была наложена цистостостома, а входные и выходные отверстия были в основном зашиты. При последующем наблюдении наблюдалось опущение левой стопы, и пациент был выписан без дальнейших осложнений. Авторы заключают, что хотя показатели заболеваемости и смертности матери и плода при внутриутробных огнестрельных ранениях высоки, надлежащее лечение может обеспечить выживание, как показано в данном случае.
Характер травмы плода может быть разный. Так, например, авторы из Индии [26] описали редчайший случай травмы плода стрелой. Как сообщают авторы, хотя в западной литературе не упоминается о ранениях от стрел, в Индии это распространенное явление, особенно в районах проживания племен. Рождение ребенка с раной, полученной в результате проникающего ранения матери (рисунок 1), встречается нечасто.
На правой щеке была четырёхугольная рана в форме звезды диаметром 2,5 см. Края раны не кровоточили. Порез затронул кожу и мышцы щеки, обнажив жировую прослойку (рисунок 2). Полость рта не пострадала. Других отклонений у ребёнка обнаружено не было. Рана была очищена, деэпидермизирована и послойно зашита рассасывающимися швами. Поскольку общую анестезию нельзя было обеспечить немедленно, процедура была проведена под местной анестезией. Рана хорошо зажила, оставив минимальный рубец.
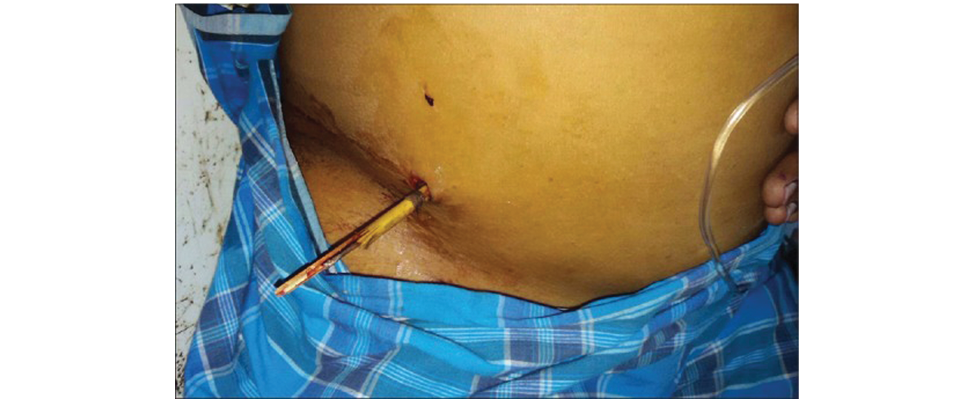
Рисунок 1. Ранение беременной стрелой в третьем триместре беременности (цитируется по Goswami JK, Lahiri K.Intrauterine Arrow Injury.J Indian Assoc Pediatr Surg. 2017 Jan-Mar;22(1):51-52. doi: 10.4103/0971-9261.19462 [26]).
Figure 1. Arrow injury to a pregnant woman in the third trimester of pregnancy (cited in Goswami JK, Lahiri K. Intrauterine Arrow Injury. J Indian Assoc Pediatr Surg. 2017 Jan-Mar;22(1):51-52. doi: 10.4103/0971-9261.19462 [26]).
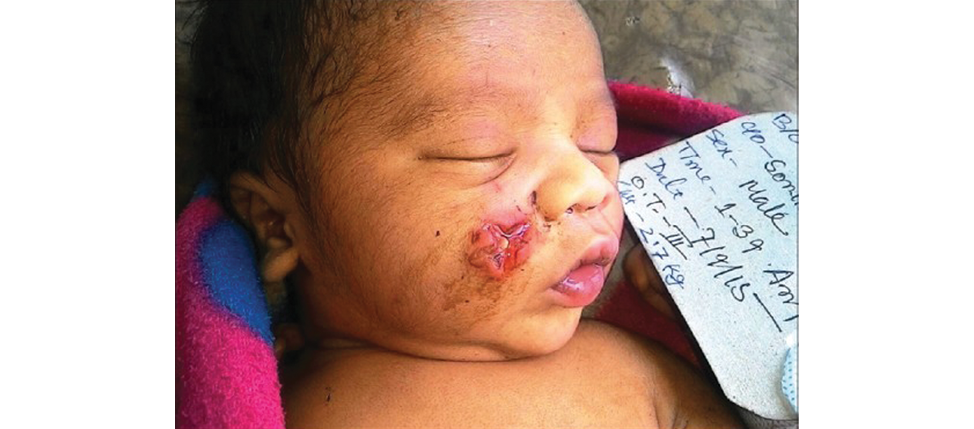
Рисунок 2. Последствия внутриутробного ранения плода стрелой (цитируется по Goswami JK, Lahiri K. Intrauterine Arrow Injury.J Indian Assoc Pediatr Surg. 2017 Jan-Mar;22(1):51-52. doi: 10.4103/0971-9261.19462 [26]).
Figure 2. Sequelae of intrauterine arrow injury to the fetus (cited in Goswami JK, Lahiri K. Intrauterine Arrow Injury. J Indian Assoc Pediatr Surg. 2017 Jan-Mar;22(1):51-52. doi: 10.4103/0971-9261.19462 [26]).
В отличие от проникающих ранений, при тупых травмах плод получает повреждения редко. Плод защищен благодаря амортизирующему действию амниотической жидкости и эластичности самой матки. При этом наиболее уязвимой является плацента, лишенная эластических волокон. Наиболее часто происходит ее отслойка за счет механического разрыва якорных ворсин с формированием ретроплацентарной гематомы. При этом жизнеспособность плода напрямую зависит от размера гематомы и участка отслойки. Еще К. К. Скробанский [27], основываясь на собственных наблюдениях, отмечал, что «нередко отслойка нормально расположенной плаценты может произойти под влиянием травматического воздействия; удар ногой в живот, удар рогами коровы, падение на живот и различные виды ушибов служили моментом, вызывавшим это тяжелое осложнение». И далее пишет: «В практике мы встречаем случаи наступления аборта при самых незначительных травматических моментах: оступилась с трамвая, прижали живот, упала на колени. С другой стороны, известны случаи, когда беременная падает с третьего этажа, попадает в тяжелую железнодорожную катастрофу — и беременность у нее не нарушается».
Именно поэтому, медицинскому сообществу следует быть готовым оказать квалифицированную помощь при травмах вовремя беременности. Основные принципы этой помощи разделяют многие авторы, однако, хочется процитировать утверждение Kimball I Maull [28]: «Пострадавшая беременная пациентка на самом деле является двумя пациентами — обеим нужна помощь специалиста. Первоначальное лечение должно осуществляться как командное усилие, с возможностью немедленной акушерской консультации, если мать серьезно ранена. Необходимо соблюдать основные принципы реанимации у беременной пациентки, как и у других пострадавших пациентов, а беременная матка не должна вызывать тревогу или отвлекать внимание. Диагностические исследования, необходимые для оценки состояния матери, не следует откладывать, а своевременное оперативное вмешательство (при наличии показаний) обеспечивает наилучшие шансы на благоприятный исход для матери и плода».
Заключение
Беременная женщина и плод являются наиболее уязвимой группой населения, в том числе и к внешним травмирующим воздействиям различного характера. Каждый случай травмы уникален, требует персонифицированного подхода, исход которого зависит от тяжести травмы, этапа гестационного процесса, усилий мультидисциплинарной команды специалистов.
Список литературы
1. Фролова О.Г., Шувалова М.П., Гусева Е.В., Рябинкина И.Н. Материнская смертность на современном этапе развития здравоохранения. Акушерство и гинекология. 2016; 12: 121-4. https://doi.org/10.18565/aig.2016.12.121-4
2. WHO.International Classification of Diseases and Related Health Problems.World Health Organization, Geneva, 1992
3. Мурашко М.А., Сухих Г.Т., Пугачев П.С., Филиппов О.С., Артемова О.Р., Шешко Е.Л., Прялухин И.А., Гасников К.В. Международный и Российский опыт мониторирования критических акушерских состояний. Акушерство и гинекология. 2021; 3: 5-11 https://doi.org/10.18565/aig.2021.3.5-11
4. Maternal mortality. https://www.who.int/ru/newsroom/fact-sheets/detail/maternal-mortality ( Access date: April 7, 2025)
5. Storm F., Agampodi S., Eddleston M., Sorensen J.B., Konradsen F.,Rheinlander T. Indirect causes of maternal death. The Lancet Global Health. 2014;2(10):e566. https://dx.doi.org/10.1016/S2214-109X(14)70297-9
6. Say, L ∙ Chou, D ∙ Gemmill, A ∙ et al. Global causes of maternal death: a WHO systematic analysis. Lancet Glob Health. 2014; 2:e323-e333
7. Каримов З.Д, Жабборов У.У., Абдикулов Б.С., Хусанходжаева М.Т. Травмы у беременных: современные аспекты проблемы (обзор литературы) Неотложная медицинская помощь. 2013; 1: 33–37.
8. Howell P. Trauma // Obstetric Anesthesia: Principles and Practice / Ed. by D.H. Chestnut. — Fourth Edition. — Mosby, 2009. — р. 1149-1163.
9. Агаронов А. М. Оперативное акушерство: Краткое руководство для врачей и студентов — Ереван.: Армянское Госиздательство, 1961. — 151 с.
10. Цвелев Ю.В., Дивин С.В. Травматизм у беременных. Журнал акушерства и женских болезней. 2000; 49(1): 63-70. https://doi.org/10.17816/JOWD88972
11. Жордания И.Ф. Военный травматизм мочеполовых органов у женщин// Труды конференции гинекологов Первого Прибалтийского фронта 8-9 мая 1944 г — 1945. — С. 50-84.
12. Каримов З.Д., Жаббаров У.У., Хусанходжаева М.Т., Абдикулов Б.С., Пахомова Ж.Е. Последствия тяжелой контузии матки у беременных. Акушерство и Гинекология. 2012;6: 63-68.
13. Smith L.G. Assessment and initial management of the pregnent trauma patient. J. Trauma. Nurs.1994;1(1):19-20.
14. Бухсбаум Г.Дж. Травмы при беременности: Пер с англ. — М.: Медицина, 1982, 376 с.
15. Grady K., Howell C., Cox C. Managing Obstetric Emergencies and Trauma. — London: Royal College of Obstetricians and Gynaecologists Press, 2007. ISBN, 1904752217, 9781904752219. Length, 396 p.
16. Gellhorn G. Schusswunden des Schwangern Uterus. Zbl. Gynaek., 1903; 27:781.
17. Shipchandler FT, Huntley ES, Holder TF, Ali T, Behnia F, Chauhan SP, Huntley BJF.Maternal and Neonatal Outcomes of Gunshot Wounds in Pregnancy: A Systematic Review of Case Reports. Am Surg. 2024;90(2):279-291. https://doi.org/10.1177/00031348231207298
18. Buchsbaum H.J., Caruso P.A. Gunshot wound of the pregnant uterus. Case report of fetal injury, deglutition of missile, and survival. Obstet. Gynecol. 1969; 33: 673.
19. Mangham WM, Gordon WE, Einhaus SL.Intracranial gunshot wounds in utero: case report and review. Childs Nerv Syst. 2021;37(12):3973-3976. https://doi.org/10.1007/s00381-021-05124-9
20. Gallo P, Mazza C, Sala F. Intrauterine head stab wound injury resulting in a growing skull fracture: a case report and literature review. Childs Nerv Syst. 2010;26(3):377-84. https://doi.org/10.1007/s00381-009-0969-5
21. Recker MJ, Cappuzzo JM, Li V.Management of Intracranial Hemorrhage and Skull Fracture After Blunt Intrauterine Trauma. World Neurosurg. 2020;138:352-354. https://doi.org/10.1016/j.wneu.2020.03.089
22. Muzumdar D, Higgins MJ, Ventureyra EC.Intrauterine penetrating direct fetal head trauma following gunshot injury: a case report and review of the literature. Childs Nerv Syst. 2006;22(4):398-402. https://doi.org/10.1007/s00381-005-1200-y
23. Pham T, VanWoudenberg C, Chandrasekar I. Fetal gunshot brain injury leading to late postnatal hydrocephalus. J Neonatal Perinatal Med. 2018;11(4):427-431. https://doi.org/10.3233/NPM-17138
24. Hashim I, Talat N. A Rare Fetal Firearm Injury.J Coll Physicians Surg Pak. 2017;27(3):36-37.
25. Gun F, Erginel B, Günendi T, Celik A.Gunshot wound of the fetus. Pediatr Surg Int. 2011 Dec;27(12):1367-9. https://doi.org/10.1007/s00383-011-2915-3
26. Goswami JK, Lahiri K.Intrauterine Arrow Injury. J Indian Assoc Pediatr Surg. 2017 Jan-Mar;22(1):51-52. https://doi.org/10.4103/0971-9261.194625
27. Скробанский К. К. Учебник акушерства. Л.: Медгиз. 1946: 283-322.
28. Maull KI. Maternal-fetal trauma.Semin Pediatr Surg. 2001;10(1):32-4. https://doi.org/10.1053/spsu.2001.19391
Об авторах
Г. Б. МальгинаРоссия
Мальгина Галина Борисовна — доктор медицинских наук, профессор, Засл. Врач РФ, Ученый секретарь, ведущий научный сотрудник
ул. Репина, д. 1, г. Екатеринбург, 620028
Телефон: +7 (343) 371-08-78
О. А. Мелкозерова
Россия
Мелкозерова Оксана Александровна —
доктор медицинских наук, доцент, заместитель директора института по науке
ул. Репина, д. 1, г. Екатеринбург, 620028
Рабочий телефон: +7 (343) 371-87-68
Рецензия
Для цитирования:
Мальгина Г.Б., Мелкозерова О.А. Травмы и огнестрельные ранения при беременности (обзор литературы). Вестник охраны материнства и младенчества. 2025;2(2):18-27. https://doi.org/10.69964/BMCC-2025-2-2-18-27
For citation:
Malgina G.B., Melkozerova O.A. Trauma and gunshot wounds during pregnancy (literature review). Bulletin of maternal and child care. 2025;2(2):18-27. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-2-18-27
JATS XML









