Перейти к:
Клинико-анамнестическая характеристика пациенток репродуктивного возраста с синдромом тазовой десценции
https://doi.org/10.69964/BMCC-2025-2-1-30-40
Аннотация
Пролапс тазовых органов (ПТО) представляет собой актуальную медико-социальную проблему, существенно влияющую на качество жизни женщин репродуктивного возраста. По данным эпидемиологических исследований, частота встречаемости данной патологии у женщин младше 40 лет достигает 15-20%, при этом отмечается тенденция к омоложению ПТО. Однако, нередко не уделяется внимание другим расстройствам тазового дна, таким как недержание мочи и сексуальная дисфункция. Все эти патологии объединены в синдром тазовой десценции (СТД). Исследование факторов риска развития СТД и выявление целевых групп необходимо для ранней диагностики и их успешного лечения. Цель исследования. Оценить клинико-анамнестические факторы риска развития синдрома тазовой десценции у женщин репродуктивного возраста. Дизайн исследования. Проведено проспективное когортное исследование, включившее 88 женщин репродуктивного возраста (18-49 лет). Пациентки были распределены на 2 группы: I группа — женщины с синдромом тазовой десценции (n=58), II группа — контрольная (n=30). В рамках данного исследования проводилась оценка антропометрических параметров, акушерско-гинекологического анамнеза и сопутствующих соматических заболеваний. Для оценки сексуальной функции применялcя валидированный самоконтролируемый анкетный опрос «Индекс женской сексуальной функции» (The Female Sexual Function Index, FSFI). Функция мочевыводящих путей исследована с использованием урофлоуметрии. Исследование проведено на уродинамической системе TRITON (Laborie Medical Technologies, Канада). Результаты исследования. Значимыми клинико-анамнестическими предикторами синдрома тазовой десценции являются количество беременностей более трех, количество родов более двух, наличие перинеальных травм в ходе родов, роды крупным плодом, ожирение. Пациентки с синдромом тазовой десценции имеют выраженную сексуальную дисфункцию, однако активно жалоб на качество сексуальной жизни не предъявляют. Заключение. Оценка факторов риска развития синдрома тазовой десценции необходима для раннего выявления и своевременного лечения женщин репродуктивного возраста. Активное ведение таких пациенток поможет улучшить исходы лечения и снизить послеоперационное рецидивирование.
Ключевые слова
Для цитирования:
Юминова А.В., Михельсон А.А., Лазукина М.В., Вараксин А.Н. Клинико-анамнестическая характеристика пациенток репродуктивного возраста с синдромом тазовой десценции. Вестник охраны материнства и младенчества. 2025;2(1):30-40. https://doi.org/10.69964/BMCC-2025-2-1-30-40
For citation:
Yuminova A.V., Mikhelson A.A., Lazukina M.V., Varaksin A.N. Clinical and anamnestic characteristics of patients of reproductive age with pelvic floor syndrome descents. Bulletin of maternal and child care. 2025;2(1):30-40. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-1-30-40
Введение
Пролапс тазовых органов (ПТО) представляет собой актуальную медико-социальную проблему, существенно влияющую на качество жизни женщин репродуктивного возраста. По данным эпидемиологических исследований, частота встречаемости данной патологии у женщин младше 40 лет достигает 15-20% [1-2], при этом отмечается тенденция к омоложению ПТО. Однако, нередко не уделяется внимание другим расстройствам тазового дна, таким как недержание мочи и сексуальная дисфункция. Все эти патологии объединены в синдром тазовой десценции (СТД).
Синдром тазовой десценции (дисфункция тазового дна, СТД) — симптомокомплекс, включающий в себя пролапс гениталий, расстройства мочеиспускания и диспареунию [3-5].
По литературным данным, частота распространения СТД колеблется в разных возрастных группах. Так, среди женщин в возрастном диапазоне 20-29 лет его распространенность составляет 20,4%, в 30-39-летнем возрасте — 50,3%, 40-49-летнем возрасте — 77,2% [1][2][4].
В исследовании, проведенной группой авторов во главе с Peinado-Molina среди 1446 женщин недержание мочи наблюдалось у 55,8%, симптомный пролапс тазовых органов у 14%, а 18,7% пациенток сообщили о боли в области малого таза и промежности. При этом у 40% женщин отмечается 1 симптом СТД, у 17% — сочетание 2 патологий, у 6% — комбинация всех симптомов [2].
По данным Rashidi и соавт. у 76% женщин репродуктивного возраста в Иране наблюдаются расстройства тазового дна. При этом генитальный пролапс был отмечен у 54,3% женщин, расстройства мочеиспускания у 49,3% [5].
По данным авторов из Эфиопии, СТД встречается у 37,7% женщин всех возрастных групп. Из них у 66% женщин были выявлены расстройства мочеиспускания [6].
Синдром тазовой десценции представляет собой комплекс анатомо-функциональной патологии тазового дна. Генитальный пролапс является в некоторых случаях лишь визуальным его проявлением. Основой этиопатогенеза тазовой десценции по сей день является «интегральная теория» P. Petros. Суть теории в том, что при нарушении структур урогенитальной диафрагмы происходит изменение разнонаправленных сил в тазовом дне, что ведет к ПТО и недержанию мочи [7]. Эти преобразования возникают при нарушении целостности и иннервации структур тазового дна.
Факторы развития синдрома тазовой десценции многообразны. К ним относят наличие отягощенного семейного анамнеза по развитию пролапса тазовых органов, старший и пожилой возраст, ожирение и высокий индекс массы тела, акушерские причины: высокий паритет, крупные или гигантские размеры плода, затяжной II период родов, влагалищные оперативные роды, травма промежности во время родоразрешения, гистерэктомия в анамнезе, соматические заболевания, проявляющиеся хроническим кашлем, хроническим запором [8-11].
Давно известно, что беременность и роды являются «пусковым» фактором в синдроме тазовой десценции. Структурные нарушения чаще всего возникают во втором периоде родов (плодоизгнание). СТД ассоциирован с разрывом или отрывом мышцы, поднимающей задний проход, повреждением полового нерва и растяжением или разрывом фасциальных структур [12]. Но нарушения тазового дна возникают не только на мышечно-фасциальном, но и на молекулярном уровнях [7-14]. Начиная с первого триместра происходит подготовка организма к родам. Так, желтое тело выделяет релаксин, который косвенно участвует в разрушении эластина и видоизменят коллагеновые волокна [13][14]. Именно молекулярные перестройки объясняют наличие пролапса у женщин, имевших абдоминальные оперативные роды [11]. Компенсаторно в послеродовом периоде происходит восстановление коллагена и эластина, однако, эти видоизмененные молекулы не обладают той же прочностью [15].
По данным Falah-Hassani и соавт. в развитии недержания мочи основным фактором является дефекты в поддержании уретры и шейки мочевого пузыря в нормальном положении и нервно-мышечной функции сфинктера уретры, а также симптомы недержания мочи наблюдались у женщин c разрывом мышцы, поднимающей задний проход [10][11]. При анализе многоцентровых исследований, авторы пришли к выводу, что фактором риска развития уродинамических расстройств могут быть ожирение, большое количество родов, хронический кашель и ожирение [10][11].
Для первичной неизвазивной диагностики патологии мочевыводящих путей используется урофлоуметрия, которая включает в себя среднюю и максимальную скорость потока и выделенный объем мочи [16][17]. Показатели этого неизвазивного теста зависят от силы и характера сокращения детрузора, структурных и функциональных характеристик шейки мочевого пузыря, проходимости уретры, а также от напряжения мышц живота [17].
Нарушение женской сексуальной функции при пролапсах органов малого таза носит многофакторный характер, однако, большинство авторов считает сам ПТО провоцирующим фактором, поскольку происходит изменение образа тела, что ведет к снижению полового здоровья. Женская сексуальная дисфункция — это общий термин, который охватывает несколько аспектов сексуальности, связанных с желанием, возбуждением, оргазмом и/или болью при половых актах [17]. Женщины с генитальным пролапсом, как правило, ограничивают сексуальную активность из-за ощущения потери привлекательности и страха перед недержанием мочи или необходимостью вправления стенок влагалища перед половыми актами [18]. Согласно литературным данным, даже начальные стадии ПТО негативно влияют на сексуальную функцию [18-21]. При этом хирургическое лечение генитального пролапса и недержания мочи значительно снижает половую дисфункцию по сравнению с консервативными методиками лечения [21].
Негативно на сексуальную активность и здоровье воздействует и недержание мочи. Во время половых актов возможно возникновение неконтролируемого мочеиспускания. Для женщины это может стать травмирующим опытом, что часто приводит к развитию сексуальной дисфункции и даже полному отказу от половых актов [22].
Таким образом, синдром тазовой десценции имеет широкое распространение среди пациенток репродуктивного возраста, поскольку является морфо-функциональным патологическим процессом, охватывающим все структуры тазового дна. В настоящих условиях необходимо проводить правильную оценку состояния пациенток не только с точки зрения пролапса тазовых органов, но и патологии мочевыводящих путей и сексуальной дисфункции.
Изучение клинико-анамнестических предрасполагающих факторов может помочь клиницистам выделить для себя группу пациенток, угрожаемых на развитие СТД, что позволит профилактировать развитие данного синдрома и выявить его на начальных стадия для проведения успешного лечения.
Цель исследования: оценить клинико-анамнестические факторы риска развития синдрома тазовой десценции у женщин репродуктивного возраста.
Дизайн исследования
Проведено проспективное когортное исследование, включившее 88 женщин репродуктивного возраста (18-49 лет). Пациентки были распределены на 2 группы: I группа — женщины с синдромом тазовой десценции (n=58), II группа — контрольная (n=30).
Проанализированны данные гинекологического, акушерского и соматического анамнеза, антропометрические данные, проведена оценка сексуальной функции и уродинамических расстройств. В данные акушерско-гинекологического анамнеза включены: количество беременностей, родов, травмы промежности в родах, максимальный вес новорожденных. В данные соматического анамнеза отнесены любые хронические заболевания пациенток. Антропометрически оценивались рост, вес, рассчитан индекс массы тела.
Всем пациенткам проведен гинекологических осмотр, определена стадия пролапса по классификации Pelvic Organ Prolapse Quantification (POP-Q), проведена проба Вальсальвы, кашлевая проба.
Для оценки сексуальной функции применялcя валидированный самоконтролируемый анкетный опрос «Индекс женской сексуальной функции» (The Female Sexual Function Index, FSFI). Этот опросник состоит из 19 вопросов, разделённых на домены: влечение, возбуждение, любрикация, оргазм, удовлетворение и боль.
Функция мочевыводящих путей исследована с использованием урофлоуметрии. Исследование проведено на уродинамической системе TRITON (Laborie Medical Technologies, Канада).
Обработка статистических данных проведена с помощью программ Excel, StatTech v. 4.6.1 (разработчик — ООО «Статтех», Россия). Количественные показатели оценивались на предмет соответствия нормальному распределению с помощью критерия Шапиро-Уилка (при числе исследуемых менее 50) или критерия Колмогорова-Смирнова (при числе исследуемых более 50). Количественные показатели, имеющие нормальное распределение, описывались с помощью средних арифметических величин (M) и стандартных отклонений (SD), границ 95% доверительного интервала (95% ДИ). В случае отсутствия нормального распределения количественные данные описывались с помощью медианы (Me) и нижнего и верхнего квартилей (Q1 — Q3). Сравнение двух групп по количественному показателю, имеющему нормальное распределение, при условии равенства дисперсий выполнялось с помощью t-критерия Стьюдента. Сравнение двух групп по количественному показателю, распределение которого отличалось от нормального, выполнялось с помощью U-критерия Манна-Уитни. Различия считались статистически значимыми при p < 0,05.
Результаты исследования
Средний возраст пациенток I группы составил 41,13±5,58 лет, II группы — 39,3±5,08лет (р>0.05). Средние значения возраста в группах не различались статистически, таким образом возраст пациенток в обеих группах был сопоставим.
При сборе жалоб у всех женщин I были отмечены: дискомфорт в области промежности, проявляющийся ощущением «инородного тела» во влагалище, подтекание мочи при смехе, кашле, чихании, физической активности 24 (41,3%) женщин испытывали чувство неполного опорожнения мочевого пузыря, 18 (31,0%) женщин беспокоили трудности с дефекацией, 5 (8,6%) женщин указали на боль при половом акте, 3 (5,1%) — отметили наличие аэровагинизма.
В структуре генитального пролапса преобладала сочетанная форма, то есть комбинация опущения переднего, срединного и/или заднего компартментов.
Так, сочетанный ПТО был выявлен у 34 (58,6%) пациенток I группы. Среди форм пролапса гениталий преобладали цистоцеле (65,5%), ректоцеле (46,5%). Менее распространенными были — апикальный пролапс (20,6%) и уретроцеле (12%). Полученные данные представлены в таблице 1.
Таблица 1. Структура пролапса тазовых органов
Table 1. Structure of pelvic organ prolapse
Пролапс тазовых органов | Абс. (%) |
Сочетанный генитальный пролапс | 34 (58,6%) |
Цистоцеле | 38 (65,5%) |
Ректоцеле | 27 (46,5%) |
Апикальный пролапс | 12 (20,6%) |
Уретроцеле | 7 (12%) |
Были сравнены основные антропометрические показатели. Так, средний рост в I группе составил 166,07±6,65 см, II группе — 164,73 ±6,56 см (p=0,80). Средняя масса тела женщин I группы составила 75,59±12,52 кг, во II группе — 61,50 ±7,52 кг (р<0,01).
Индекс массы тела (ИМТ) в I группе был равен 27,03±4,2 кг/м2, во II группе — 22,67±3,32 кг/м2. При этом в первой группе у 19 (32,7%) женщин было выявлено ожирение I степени, у 9 (15,5%) — II степени, у 2 (3,4%) — III степени. Во второй группе у 6 (20,0%) — ожирение I степени, 5 (16,6%) — II степени, 1 (3,33%) — III степени. В группе женщин с пролапсом тазовых органов выявлено большее распространение женщин с нарушением жирового обмена (р=0,014).
Для оценки функции мочевыводящих путей проведена урофлоуметрия. В первой группе — максимальная скорость потока мочи составила 20,73±7,59 мл/с, средняя скорость — 11,47±5,37 мл/с, время опорожнения мочевого пузыря 40,94±20,2 с, время опорожнения 29,85±18,9 с.
Во второй группе — максимальная скорость потока мочи составила 22,48±9,41 мл/с, средняя скорость — 12,16±5,8 мл/с, время опорожнения мочевого пузыря 33,66±13,35 с, время опорожнения 25,49±13,58 с. Показатели урофлоуметрии в группах наблюдения не имели значимой статистической разницы.
Полученные результаты представлены в таблице 2.
Таблица 2. Данные урофлоуметрии у женщин репродуктивного возраста
Table 2. Uroflowmetry data in women of reproductive age
Показатели урофлоуметрии | Группы сравнения | p | |
I группа | II группа (контрольная группа) | ||
Максимальная скорость потока мочи, мл/с M (SD) | 20,73 (7,59) | 22,48 (9,41) | >0.05 |
Средняя скорость потока мочи, мл/с M (SD) | 11,47 (5,37) | 12,16 (5,80) | >0.05 |
Время опорожнения, с M (SD) | 40,94 (20,22) | 33,66 (13,35) | >0.05 |
Время потока, с M (SD) | 29,85 (18,90) | 25,49 (13,58) | >0.05 |
Из 88 пациенток 60 (68,1%) женщины отметили наличие регулярной половой жизни, 22 (25%) охарактеризовали свою сексуальной жизнь как редкую, 6 (6,8%) пациенток на момент исследования не жили половой жизнью. Только 22 (25%) женщин при расспросе отмечали наличие проблем в аспектах сексуальной жизни. Однако, по данным анкетирования FSFI у пациенток первой группы был определен низкий уровень сексуальной функции во всех доменах. Максимальное количество баллов в каждом из доменов составляет — 6 баллов, максимальное количество баллов суммарно составляет 36. Между группами пациенток были выявлены статистически значимые различия во всех группах данных (p < 0,001, p < 0,001, p = 0,009, p < 0,001, p < 0,001, p = 0,002, p < 0,001). У пациенток основной группы, индекс сексуальной функции был значимо ниже, чем у пациенток контрольной группы. Так, среднее значение FSFI у I группы составило 10,84 ± 2,33, II группы — 25,04 ± 4,00. Особенно низкие показатели были определены у группы пациенток I в доменах возбуждение (1,76 ± 0,70 против 3,47 ± 1,11 контрольной группы) и оргазм (1,59 ± 0,55 против 3,44 ± 0,88).
Были проанализированы количество беременностей, родов, особенности родоразрешения исследуемых и вес новорожденных. Только 1 женщина из I группы (1,78%) не имела ни одной беременности, во второй группе было 4 (13,3%) женщины, у которых не было ни одной беременности. У пациенток I группы медиана количества беременностей составила 3 (Q1 — Q3 [ 2,00; 4,00]), во второй группе 1 (Q1 — Q3 [ 1,00; 2,00]) (p< 0,001). Медиана количества родов I группы составило 2 (Q1 — Q3 [ 2,00; 3,00]), II группы — 1 (Q1 — Q3 [ 1,00;2,00]), (p< 0,001). В основной группе у 22 (37,9%) женщин было 3 и более родов, в контрольной группе только 1 (3,3%) была «многорожавшая» (p< 0,001).
Средний вес новорожденных у женщин I группы составил 3709,60±414,04 гр, у II группы — 3650,12±662,25 гр (р=0,483). 7 (12%) пациенток первой группы родоразрешались плодом весом более 4000 гр, во второй группе пациенток — 2 (6,66%) (р=0,285). Большая часть исследуемых с СТД в родах имела травмы промежности. В первой группе разрывы промежности были отмечены у 12 (20,7%), эпизио-перинеотомии были у 14 (24,1%) женщин. Во второй группе — 4 (13,3%) и 5 (16,6%) соответственно (p< 0,001).
Соматическая патология была выявлена у 30 (60%) пациенток I группы и у 9 (30%) женщин группы сравнения. В структуре соматической патологии преобладали: заболевания желудочно-кишечного тракта, варикозное расширение вен нижних конечностей, заболевания сердечно-сосудистой системы, патология эндокринной системы. Меньше в группах наблюдались болезни органов дыхания, мочеполовой системы, грыжи позвоночника и остеохондроз. Статистической значимости различий в группах выявить не удалось. Полученные результаты представлены на рисунке 1.
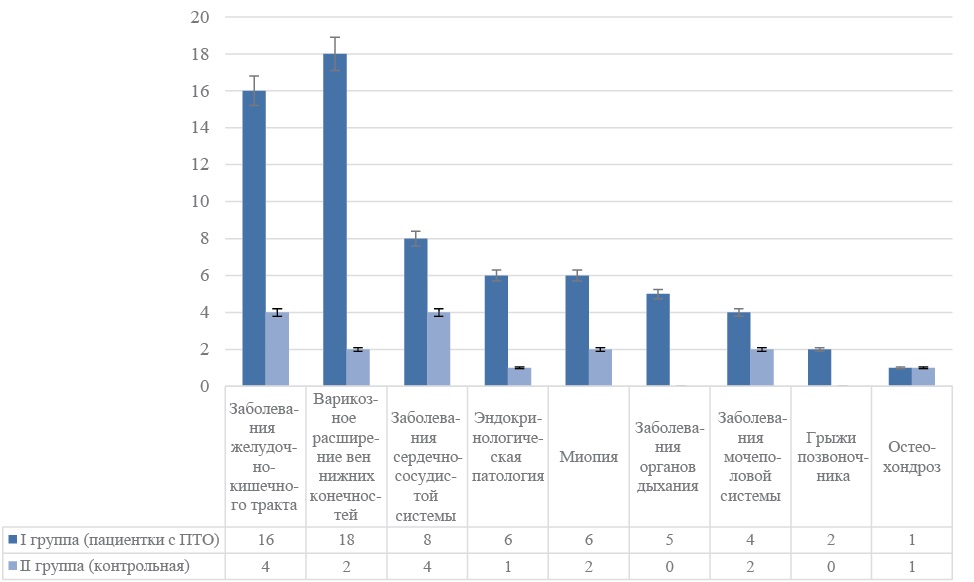
Рисунок 1. Распространенность соматической патологии у женщин репродуктивного возраста (p>0,05)
Figure 1. Prevalence of somatic pathology in women of reproductive age (p>0.05)
Таким образом, исследованные группы существенно отличаются по антропометрическим данным, акушерско-гинекологическому анамнезу, особенностям ведения родов. Однако, различий в соматической патологии групп выявить не удалось.
Значимыми клинико-анамнестическими предикторами синдрома тазовой десценции являются количество беременностей более трех, количество родов более двух, наличие перинеальных травм в ходе родов, роды крупным плодом, ожирение.
По данным валидированного опросника, пациентки с синдромом тазовой десценции имеют более выраженный сексуальный дистресс, хотя активно большинство пациенток на этот аспект своей жизни жалоб не предъявляют. Таким образом, важно учитывать результаты опросников и других инструментов оценки, чтобы получить более полное представление о состоянии сексуального здоровья пациенток.
Обсуждение
Причины одновременного появления пролапса гениталий, недержания мочи изучаются на протяжении многих лет. В большинстве случаев именно сочетание этих симптомов стало основанием для перехода от использования терминов «пролапс тазовых органов» или «опущение и выпадение внутренних половых органов» к более современной терминологии — «дисфункция тазового дна» или «синдром тазовой десценции». Этот термин охватывает комплекс морфо-функциональных нарушений тазового дна. В многочисленных исследованиях как отечественных, так и зарубежных авторов активно ведутся попытки изучить и систематизировать общие факторы риска, способствующие развитию всех проявлений дисфункции тазового дна.
По данным Самсоновой И.А. и соавт. (2023 г.) факторы риска пролапса гениталий можно разделить на: немодифицируемые (раса, семейный анамнез, возраст, менопауза и пр.), модифицируемые (работа с поднятием тяжестей, ожирение, курение, хронические заболевания, ассоциированные с повышением внутрибрюшного давления и пр.) и провоцирующие (беременность, роды через естественные родовые пути, роды крупным плодом, травмы промежности и пр.) [23].
Оразов М.Р. и соавт. (2019 г.) отмечают, что акушерские факторы, травма промежности в родах, недостаточность параметральной клетчатки, патология связочного аппарата матки, системная дисплазия соединительной ткани, нарушения иинервации и системная дисплазия соединительной ткани –являются основными факторами риска развития СТД [24].
Беременность и роды действительно могут значительно повлиять на состояние тазового дна и привести к развитию синдрома тазовой десценции (ПТО). Ранняя диагностика и выявление уродинамических нарушений играют ключевую роль в профилактике и лечении этих состояний. В опубликованной ранее нами работе «Ранняя диагностика и профилактика тазовых и уродинамических дисфункций у женщин после родоразрешения» (2022 г.) проведено исследование, включившее женщин после родоразрешения. Для диагностики нарушений нижних мочевыводящих путей пациенткам проведена урофлуометрия, анкетирование ICIQ-SF (оценка наличия симптомов инконтиненции), УЗИ тазового дна. У 45,5% пациенток было отмечено формирование недержание мочи по типу: гиперактивного мочевого пузыря, стрессового недержания мочи, смешанного типа недержания мочи. Было отмечено формирование уродинамических и тазовых расстройств у женщин через 4 месяца после родов, осложненных травмой промежности [16].
По данным исследования Краснопольской И.В. (2018 г.), проведенном на 299 пациентках менопаузального возраста с пролапсом органов малого таза II-IV стадии, у 2/3 пациенток отмечено наличие симптомов недержания мочи [24].Основывая на клинико-анамнестических данных, данных комплексного уродинамического исследования, автор отмечает высокую распространенность симптомов гиперактивного мочевого пузыря и стрессового недержания мочи. Выявлена связь между родами через естественные родовые пути, ожирением, продолжительностью менопаузы более 6 лет на развитие нарушения мочеиспускания у женщин с дисфункцией тазового дна [25].
Burzynski и соавт. При исследовании половой жизни 145 сексуальной активных пациенток с недержанием мочи отметили, что порядка 50% женщин отметили ухудшение сексуальных отношений по сравнению с периодом до появления симптомов инконтиненции. 83,5% опрошенных недовольны своей сексуальной жизнью. Чем больше симптомов предъявляли женщины и чем чаще отмечалось подтекание мочи, тем меньше была удовлетворенность половой жизнью [22].
AlQuaiz и соавт. (2023 г.) проводили исследование сексуального здоровья и качества жизни у женщин с недержанием мочи. Авторы отметили преобладание стрессового и смешанного типа недержания мочи, менее было распространено ургентное недержание мочи. По данным опросников, женщины с тяжелым расстройством мочеиспускания чаще сообщали о низкой самооценке и нарушении половой функции [26].
Заключение
Оценка факторов риска развития синдрома тазовой десценции необходима для раннего выявления и своевременного лечения женщин репродуктивного возраста. Активное ведение таких пациенток поможет улучшить исходы лечения и снизить количесвто рецидивов после операции. Значимыми клинико-анамнестическими предикторами синдрома тазовой десценции являются количество беременностей более трех, количество родов более двух, наличие перинеальных травм в ходе родов, роды крупным плодом, нарушение жирового обмена. При наличии пролапса гениталий необходимо активно выявлять другие симптомы синдрома тазовой десценции, такие как недержание мочи и сексуальную дисфункцию.
Синдром тазовой десценции представляет собой значимую медицинскую проблему, которая, несмотря на широкие масштабы, остается недостаточно изученной и недооцененной в контексте пациенток репродуктивного возраста. Решение вопросов, связанных с пролапсом тазовых органов и комплексом сопутствующих расстройств, таких как недержание мочи и сексуальная дисфункция, требует более глубокого анализа со стороны научного сообщества.
ДЕКЛАРАЦИЯ О НАЛИЧИИ ДАННЫХ: данные, подтверждающие выводы настоящего исследования, можно получить у контактного автора по обоснованному запросу. Данные и статистические методы, представленные в статье, прошли статистическое рецензирование.
DATA AVAILABILITY STATEMENT: The data supporting the conclusions of this study are available from the corresponding author upon reasonable request. The data and statistical methods presented in this article have been statistically peer-reviewed.
СООТВЕТСТВИЕ ПРИНЦИПАМ ЭТИКИ: Все пациентки были проинформированы о целях и методологии исследования и предоставили письменное согласие на участие в нем и публикацию данных. Проведение исследования соответствует стандартам Хельсинкской декларации (Declaration Helsinki), одобрено локальным этическим комитетом Уральского научно-исследовательского института охраны материнства и младенчества Минздрава России (протокол № 14 от 16.11.2022).
ВКЛАД АВТОРОВ:
Юминова А.В. — сбор и обработка материала, написание текста рукописи, обзор публикаций по теме статьи, статистическая обработка полученных данных, Михельсон А.А — разработка дизайна исследования, проверка критически важного содержания, редактирование, утверждение рукописи для публикации, Лазукина М.В. — написание текста рукописи, обзор публикаций по теме статьи, Вараксин А.Н. — статистическая обработка полученных данных.
Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающее надлежащее изучение и решение вопросов, связанных с точностью и добросовестностью любой части работы.
COMPLIANCE WITH ETHICAL PRINCIPLES: All patients were informed about the aims and methodology of the study and provided written consent to participate in it and publish the data. The study was conducted in accordance with the standards of the Declaration of Helsinki (Declaration Helsinki), approved by the local ethics committee of the Ural Research Institute for Maternal and Child Health of the Ministry of Health of the Russian Federation (protocol No. 14 dated 11/16/2022).
AUTHORS’ CONTRIBUTION:
Alisa V. Yuminova — collection and processing of material, writing the text of the manuscript, review of publications on the topic of the article, statistical processing of the obtained data, Anna A. Mikhelson — development of the study design, verification of critical content, editing, approval of the manuscript for publication, Maria V. Lazukina — writing the text of the manuscript, review of publications on the topic of the article, Anatoly N. Varaksin — statistical processing of the obtained data.
All authors approved the final version of the paper before publication and assume responsibility for all aspects of the work, which implies proper study and resolution of issues related to the accuracy and integrity of any part of the work.
Список литературы
1. Данилина О.А., Волков В.Г. Распространенность пролапса тазовых органов среди женщин репродуктивного возраста. ВНМТ. 2022; 1: 29-33. https://doi.org/10.24412/1609-2163-2022-1-29-33 [Danilina O.A., Volkov V.G. The prevalence of pel vic organ prolapse among women of reproductive age. VNMT. 2022; 1: 29-33. (in Russian) https://doi.org/10.24412/1609-2163-2022-1-29-33]
2. Токтар Л.Р., Оразов М.Р., Лологаева М.С., Арютин Д.Г., Самсонова И.А., Гайфуллин Р.Ф., Достиева Ш.М., Камарова З.Н. Клинико-анамнестический портрет пациентки с генитальным пролапсом. Клинический разбор в общей медицине. 2023; 4 (9): 59-64. https://doi.org/10.47407/^2023.4.9.00309 [Toktar L.R., Orazov M.R., Lologaeva M.S., Aryutin D.G., Samsonova I.A., Gaifullin R.F., Dostieva Sh.M., Kamarova Z.N. Clinical and anamnestic portrait of a patient with genital prolapse. Clinical analysis in general medicine. 2023; 4 (9): 59-64. (in Russian) https://doi.org/10.47407/^2023.4.9.00309]
3. Буянова С.Н., Щукина Н.А., Зубова Е.С., Сибряева В.А., Рижинашвили И.Д. Пролапс гениталий. Российский вестник акушера-гинеколога. 2017;17(1):37–45. https: //doi.org/10.17116/rosakush201717137-45 [Buyanova S. N.N., Shchukina N.A., Zubova E. N.I., Sibryaeva V.A.,Rizhinashvili I.Others. Genital prolapse. Russian Bulletin of the obstetrician-gynecologist. 2017;17(1):37 45. (in Russian) https://doi.org/10.17116/rosakush201717137-45]
4. Ремнёва О. В., Иванюк И. С., Гальченко А. И. Дисфункция тазового дна у женщин: современные представления о проблеме (обзор литературы). Фундаментальная и клиническая медицина. 2022; 7(1): 92–101. https://doi.org/10.23946/2500-0764-2022-7-1-92-101 [Remneva O. V., Ivanyuk I. S., Galchenko A. I. Pelvic floor dysfunction in women: current views on the problem (literature review). Fundamental and clinical medicine. 2022; 7(1): 92–101. (in Russian) https://doi.org/10.23946/2500-0764-2022-7-1-92-101]
5. Rashidi F, Mirghafourvand M. Pelvic floor disorder and relevant factors in Iranian women of reproductive age: a cross-sectional study. BMC Womens Health. 2023; 23(1):71. https://doi.org/10.1186/s12905-023-02226-1
6. Hambisa HD, Birku Z, Gedamu S. Magnitude of Symptomatic Pelvic Floor Dysfunction and Associated Factors Amongst Women in Western Ethiopia: A Cross-Sectional Study. Inquiry. 2023;60:469580231171309. https://doi.org/10.1177/00469580231171309
7. Мурашко О. В., Подгорная А. С., Захарко А. Ю. Этиология и патогенез дисфункции тазового дна (обзор литературы). Медико-биологические проблемы жизнедеятельности. 2024; (1): 16–21. https://doi.org/10.58708/2074-2088.2024-1(31)-16-21 [Murashko O. V., Podgornaya A. S., Zakharko A. Y. Etiology and pathogenesis of pelvic floor dysfunction ( literature review). Medical and biological problems of vital activity. 2024; (1): 16–21. (in Russian) https://doi.org/10.1016/j.ejogrb.2021.08.026]
8. Quaghebeur J, Petros P, Wyndaele JJ, De Wachter S. Pelvic-floor function, dysfunction, and treatment. Eur J Obstet Gynecol Reprod Biol. 2021;265:143-149. https://doi.org/10.1016/j.ejogrb.2021.08.026
9. Zhang S, Li B, Liu J, Yang L, Li H, Hong L. The causal effect of reproductive factors on pelvic floor dysfunction: a Mendelian randomization study. BMC Womens Health. 2024 Jan 28;24(1):74. https://doi.org/10.1186/s12905-024-02914-6
10. Falah-Hassani K, Reeves J, Shiri R, Hickling D, McLean L. The pathophysiology of stress urinary incontinence: a systematic review and meta-analysis. Int Urogynecol J. 2021;32(3):501-552. https://doi.org/10.1007/s00192-020-04622-9
11. Михельсон А.А., Луговых Е.В., Лазукина М.В., Вараксин А.Н., Лукьянова К.Д., Миняйло Е.М. Клинико-анамнестические предикторы развития стрессового недержания мочи у женщин. Гинекология. 2022;24(1):51–56. https://doi.org/10.26442/20795696.2022.1.201333 [Mikhelson A.A., Lugovykh E.V., Lazukina M.V., Varaksin A.N., Lukyanova K.D., Minyailo E.M. Clinical and anamnestic predictors of stress urinary incontinence in women. Gynecology. 2022;24(1):51–56. (in Russian) https://doi.org/10.26442/20795696.2022.1.201333]
12. Eggebø TM, Volløyhaug I. The pelvic floor during pregnancy and delivery: Can pelvic floor trauma and disorders be prevented? Acta Obstet Gynecol Scand. 2024;103(6):1012-1014. https://doi.org/10.1111/aogs.14875
13. Tim S, Mazur-Bialy AI. The Most Common Functional Disorders and Factors Affecting Female Pelvic Floor. Life (Basel). 2021;11(12):1397. https://doi.org/10.3390/life11121397
14. Михельсон А.А., Лазукина М.В., Мелкозерова О.А. Малоинвазивные методы коррекции тазовых и уродинамических нарушений у женщин репродуктивного возраста. Лечение и профилактика. 2022; 12(2): 39-45. eLIBRARY ID: 49300694 EDN: XDCLVQ [Mikhelson A.A., Lazukina M.V., Melkozerova O.A. Minimally invasive methods of correction of pelvic and urodynamic disorders in women of reproductive age. Treatment and prevention. 2022; 12(2): 39-45. eLIBRARY ID: 49300694 EDN: XDCLVQ (in Russian)]
15. Dietz HP, Chavez-Coloma L, Friedman T, Turel F. Pelvic organ prolapse in nulliparae. Aust N Z J Obstet Gynaecol. 2022;62(3):420-425. https://doi.org/10.1111/ajo.13481
16. Михельсон А.А., Мальгина Г.Б., Лукьянова К.Д., Лазукина М.В., Луговых Е.В., Вараксин А.Н., Лукач М.А., Нестерова Э.А. Ранняя диагностика и профилактика тазовых и уродинамических дисфункций у женщин после родоразрешения. Гинекология. 2022;24(4):295– 301. https://doi.org/10.26442/20795696.2022.4.201782 [Mikhelson A.A., Malgina G.B., Lukyanova K.D., Lazukina M.V., Lugovykh E.V., Varaksin A.N., Lukach M.A., Nesterova E.A. Early diagnosis and prevention of pelvic and urodynamic dysfunctions in women after delivery. Gynecology. 2022;24(4):295–301. (in Russian) https://doi.org/10.26442/20795696.2022.4.201782]
17. Sinha S. The Use of Uroflowmetry as a Diagnostic Test. Curr Urol Rep. 2024 May;25(5):99-107. https://doi.org/10.1007/s11934-024-01200-0
18. Fatton B, de Tayrac R, Letouzey V, Huberlant S. Pelvic organ prolapse and sexual function. Nat Rev Urol. 2020 Jul;17(7):373-390. https://doi.org/10.1038/s41585-020-0334-8
19. Подзолкова Н.М., Осадчев В.Б., Глазкова О.Л., Бабков К.В., Денисова Ю.В. Влияние пролапса тазовых органов и различных вариантов его коррекции на женскую сексуальную функцию. Гинекология. 2023;25(1):31-38. https://doi.org/10.26442/20795696.2023.1.201899 [Podzolkova N.M., Osadchev V.B., Glazkova O.L., Babkov K.V., Denisova Yu.V. The effect of pelvic organ prolapse and various options for its correction on female sexual function. Gynecology. 2023;25(1):31-38. (in Russian) https://doi.org/10.26442/20795696.2023.1.201899]
20. Li J, Zhao X, Li J, Liu Y, Li T. Pelvic organ prolapse after delivery: effects on sexual function, quality of life, and psychological health. J Sex Med. 2023;20(12):1384-1390. https://doi.org/10.1093/jsxmed/qdad120
21. Van der Vaart LR, Vollebregt A, Pruijssers B, Milani AL, Lagro-Janssen AL, Roovers JWR, van der Vaart CH. Female Sexual Functioning in Women With a Symptomatic Pelvic Organ Prolapse; A Multicenter Prospective Comparative Study Between Pessary and Surgery. J Sex Med. 2022;19(2):270-279. https://doi.org/10.1016/j.jsxm.2021.11.008
22. Burzynski B, Gibala P, Soltysiak-Gibala Z, Jurys T, Przymuszala P, Rzymski P, Stojko R. How Urinary Incontinence Affects Sexual Activity in Polish Women: Results from a Cross-Sectional Study. Int J Environ Res Public Health. 2022;19(21):13818. https://doi.org/10.3390/ijerph192113818
23. Самсонова И. А., Крестинин М. В. Факторы риска развития пролапса тазовых органов. Актуальные вопросы современной науки и практики: Сборник научных статей по материалам X Международной научно-практической конференции. 2023; 2: 158-162. EDN: DFBKNJ. [Samsonova I. A., Krestinin M. V. Risk factors for pelvic organ prolapse. Current issues of modern science and practice: A collection of scientific articles based on the materials of the X International Scientific and Practical Conference. 2023; 2: 158-162. EDN: DFBKNJ. (in Russian)]
24. Оразов М.Р., Токтар Л.Р., Достиева Ш.М. и др. Пролапс тазовых органов — проблема, не имеющая идеального решения. Трудный пациент. 2019; 17 (8-9): 23-27. https://doi.org/10.24411/2074-1995-2019-10058 [Orazov M.R., Toktar L.R., Dostieva Sh.M. and others. Pelvic organ prolapse is a problem that does not have an ideal solution. A difficult patient. 2019; 17 (8-9): 23-27. (in Russian) https://doi.org/10.24411/2074-1995-2019-10058]
25. Краснопольская И.В. Нарушения мочеиспускания у женщин с дисфункцией тазового дна. Акушерство и гинекология: новости, мнения, обучение. 2018; 1: 62-7. https://doi.org/10.24411/2303-9698-2018-00008 [Krasnopolskaya I.V. Urinary disorders in women with pelvic floor dysfunction. Obstetrics and gynecology: news, opinions, training. 2018; 1: 62-7. (in Russian) https://doi.org/10.24411/2303-9698-2018-00008]
26. AlQuaiz AM, Kazi A, AlYousefi N, Alwatban L, AlHabib Y, Turkistani I. Urinary Incontinence Affects the Quality of Life and Increases Psychological Distress and Low Self-Esteem. Healthcare (Basel). 2023;11(12):1772. https://doi.org/10.3390/healthcare11121772
Об авторах
А. В. ЮминоваРоссия
Юминова Алиса Владимировна — врач акушер-гинеколог, очный аспирант отделения сохранения репродуктивной функции
Адрес: ул. Репина, д. 1, г. Екатеринбург, 620028
Телефон: (343) 371-24-27, мобильный телефон 8-922-181-05-38
А. А. Михельсон
Россия
Михельсон Анна Алексеевна — д.м.н., доцент, руководитель отделения сохранения репродуктивной функции, заведующая отделением гинекологии
Адрес: ул. Репина, д. 1, г. Екатеринбург, 620028
Телефон: (343) 371-24-27
М. В. Лазукина
Россия
Лазукина Мария Валерьевна — к.м.н., старший научный сотрудник отделения сохранения репродуктивной функции
Адрес: ул. Репина, д. 1, г. Екатеринбург, 620028
Телефон: 8 (904) 388-83-24
А. Н. Вараксин
Россия
Вараксин Анатолий Николаевич — д.ф.-м.н., профессор, главный научный сотрудник лаборатории математического моделирования в экологии и медицине
Адрес: ул. Софьи Ковалевской, д. 20, г. Екатеринбург, 620108
Рецензия
Для цитирования:
Юминова А.В., Михельсон А.А., Лазукина М.В., Вараксин А.Н. Клинико-анамнестическая характеристика пациенток репродуктивного возраста с синдромом тазовой десценции. Вестник охраны материнства и младенчества. 2025;2(1):30-40. https://doi.org/10.69964/BMCC-2025-2-1-30-40
For citation:
Yuminova A.V., Mikhelson A.A., Lazukina M.V., Varaksin A.N. Clinical and anamnestic characteristics of patients of reproductive age with pelvic floor syndrome descents. Bulletin of maternal and child care. 2025;2(1):30-40. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-1-30-40
JATS XML









