Перейти к:
Клинический случай выявления хорионангиомы плаценты в первом триместре беременности: диагностика, лечение, результаты
https://doi.org/10.69964/BMCC-2025-2-3-79-86
Аннотация
Актуальность. Хорионангиомы, или гемангиомы плаценты — наиболее распространенные доброкачественные опухоли плаценты, частота которых составляет 0,2-139 случаев на 10 000 родов.
Цель. Описать случай выявления хорионангиомы больших размеров.
Материалы и методы. Протоколы ультразвуковых исследований, ультразвуковые изображения.
Результаты. Данный случай демонстрирует насколько важна ранняя диагностика данной патологии и правильный выбор тактики ведения.
Заключение. Ультразвуковое исследование является ведущим методом диагностики данной патологии. Своевременное обращение, ранняя диагностика и правильная тактика помогают снизить число перинатальных потерь при данной патологии.
Ключевые слова
Для цитирования:
Шумаков С.Ю., Шумаков Ю.А., Киселёв А.В., Гусарова Е.О., Матвеев В.С. Клинический случай выявления хорионангиомы плаценты в первом триместре беременности: диагностика, лечение, результаты. Вестник охраны материнства и младенчества. 2025;2(3):79-86. https://doi.org/10.69964/BMCC-2025-2-3-79-86
For citation:
Shumakov S.Yu., Shumakov Yu.A., Kiselev A.V., Gusarova E.O., Matveev V.S. Clinical Case of Chorangioma of the Placenta Detected in the First Trimester of Pregnancy: Diagnosis, Treatment, Outcomes. Bulletin of maternal and child care. 2025;2(3):79-86. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-3-79-86
Введение
Хорионангиомы, или гемангиомы плаценты — наиболее распространенные доброкачественные опухоли плаценты, частота которых составляет 0,2-139 случаев на 10 000 родов. По данным исследования секционного материала хорионангиомы обнаруживают в 1 % всех плацент, подвергнутых морфологическому исследованию. Большие опухоли (диаметром более 5 см) встречаются реже — в 0,2-4 случаях на 10 000 родов [1][2].
Хорионангиомы являются нетрофобластическими опухолями и развиваются из примитивной хориальной мезенхимы приблизительно на второй-третьей неделе беременности и представлены большим количеством новообразованных сосудов капиллярного типа. По данным литературы, сроки первичного обнаружения таких опухолей при ультразвуковом исследовании составляют 19-36 недель беременности. Выявить хорионангиомы в первом триместре беременности, как правило, не удается. Хорионангиомы крупных размеров могут осложнять течение беременности. Так, преждевременные роды в таких случаях наблюдаются в три раза чаще, чем при неосложненной беременности. Кроме того, в литературе есть указания на частое сочетание хорионангиом с многоводием, кровотечениями при беременности, сердечной недостаточностью, развивающейся на их фоне у плода, а также внутриутробной гибелью плода. Однако в большинстве случаев при наличии хориоангиомы плаценты наблюдается неосложненное течение беременности [1][3].
При наличии опухолей в плаценте характер развивающихся на этом фоне различных осложнений у беременной и плода непосредственно зависит от размеров опухоли и ее гистологического строения. Отечественные и зарубежные ученые отмечают частое сочетание хориоангиом с многоводием, кровотечениями при беременности, сердечной недостаточностью, развивающейся на их фоне у плода, а также с антенатальной гибелью плода. Однако в большинстве случаев при данной патологии плаценты наблюдается неосложненное течение беременности. Хориоангиомы размером более 50 мм обычно вызывают наибольшее количество гестационных осложнений.
Известны три гистологических типа хориоангиом, которые во многом определяют эхографические признаки опухоли. Для первого клеточного типа характерно преобладание низкодифференцированного компонента, который обусловливает преимущественно солидную структуру опухоли. Второй тип — ангиобластический, наиболее типичный для хориоангиомы. В этом случае преобладает сосудистый тип или выраженный ангиоматоз. При третьем варианте в опухоли преобладают дегенеративные изменения. Нередко обнаруживают смешанное гистологическое строение опухолей. Часто встречающийся ангиобластический вариант строения хориоангиомы характеризуется разветвленной сетью новообразовавшихся плодовых сосудов и, как правило, сопровождается максимальным количеством осложнений. Данную связь между гистологическим типом гемангиомы плаценты и частотой осложнений можно объяснить как структурно-функциональными изменениями фетальной гемодинамики, так и повышенным образованием анти- и проангиогенных факторов роста. При таком типе хориоангиомы фетальные потери достигают 30% [3][4]. При этом сосудистое русло опухоли, как правило, формирует артериовенозный шунт. Артериовенозный шунт приводит к неадекватному газообмену в терминальных ворсинах и депонированию крови, может направлять кровь в обоих направлениях от плода и к плоду, создавая предпосылки к тяжелым гемоциркуляторным и метаболическим нарушениям. Следствием таких изменений в первом случае (направление крови от плода) является развитие внутриутробной анемии, тромбоцитопении, печеночной недостаточности, гипопротеинемии, сердечной недостаточности, формируется многоводие. Во втором случае (при направлении крови к плоду) происходит увеличение венозного возврата к сердцу плода — у него наблюдаются гиперволемия, полицитемия, сердечная недостаточность, развивается многоводие. Результатом формирования обоих структурно-функциональных вариантов фетально-плацентарной гемодинамики может быть антенатальная гибель плода [5].
При гиперваскулярных хориоангиомах значительно чаще, чем в популяции, встречаются такие осложнения беременности, как преждевременная отслойка нормально расположенной плаценты (более 4%) и преэклампсия различной степени тяжести (более 16%). Значительные размеры опухоли, обусловливающие высокий риск кровотечения, а также прогрессирование ультразвуковых признаков ее гиперваскуляризации и формирование множественных жидкостных образований на поверхности опухоли служат показанием к оперативному родоразрешению, которое с учетом функционального состояния плода может быть выполнено досрочно [3][4][6].
Пренатальная диагностика хориоангиомы плаценты основана на визуализации гипоэхогенной, округлой, четко очерченной плацентарной массы однородной или гетерогенной структуры, расположенной на поверхности плаценты плода. Применение цветной допплерографии позволяет визуализировать питающие сосуды, входящие в плацентарную массу, и перитуморальную диффузную васкуляризацию. В наиболее тяжелых случаях признаки острой сердечной недостаточности, включая кардиомегалию, многоводие, увеличение скорости кровотока в средней мозговой артерии (СМА) и водянку плода [7]. Ультразвуковой контроль в динамике позволяет своевременно определить увеличение размера опухоли плаценты и нарушение состояния плода, своевременно решить вопрос о сроке и методе родоразрешения, что способствует предотвращению случаев перинатальной смерти [3][5].
Клинический случай
Пациентка М., 24 года, была направлена на консультацию в ГБУЗ «ОПЦ» г. Челябинск на сроке 13-14 недель с диагнозом образование плаценты. При проведении ультразвукового исследования было выявлено следующее: на момент осмотра в структуре хориона (в нижней трети справа) определяется образование овальной формы неоднородной структуры размерами 45х25х36 мм (объем 20,7 мл).
При ЦДК в структуре образования определяется умеренно выраженная васкуляризация, в основном за счет сосудов в верхнем полюсе, вблизи места прикрепления пуповины к хориону. Пуповина прикрепляется к хориону на границк нижней и средней трети больше справа у верхнего полюса образования. На момент осмотра признаков формирования сердечной недостаточности у плода не выявлено. КФИ — 0,58 (норма). Заключение: Образование хориона (хорионангиома?).
С данным заключением пациентка была направлена на перинатальный консилиум, рекомендован контроль УЗИ через 2-3 недели для оценки динамики роста образования. По результатам консилиума и желания пациентки принято решение о пролонгировании беременности.
При динамическом УЗ-контроле на сроке 16-17 недель выявлено следующее: в нижней трети плаценты определяется образование овальной формы кистозно-солидной структуры размерами 73х45х69 мм (объем 115 мм). В структуре образования определяется выраженная васкуляризация преимущественно в солидном компоненте в верхней трети образования (крупные сосуды диаметром 1-3 мм).
Питающий сосуд локализуется в проекции верхнего полюса образования, отходит непосредственно от пупочной артерии в корне пуповины. Пуповина прикрепляется к плаценте на границе нижней и средней трети плаценты у верхнего полюса образования. Отмечается гипоплазия одной из пупочных артерий. Максимальная систолическая скорость (МСС) в средней мозговой артерии (СМА) справа 1,52 МоМ, слева 1,62 МоМ. КФИ — 0,72 (увеличен). Заключение: образование плаценты больших размеров (по-видимому хорионангиома). Признаки формирования сердечной недостаточности у плода.
Учитывая срок гестации, отрицательную динамику, быстрый рост образования плаценты, формирование кардиомегалии, начальные признаки формирования отечного синдрома у плода, выраженную васкуляризацию образования рекомендована лазерная коагуляция питающего сосуда образования.
В плановом порядке была проведена лазерная коагуляция питающего сосуда, операция была сопряжена с определенными сложностями, поскольку питающий сосуд образования отходил от одной из артерий пуповины плода, присутствовал большой риск коагуляции данной артерии и гибели плода, поскольку вторая пупочная артерия была гипоплазирована. В результате вмешательство прошло успешно, при УЗ-контроле признаков кровотечения не выявлено, плодово-плацентарный кровоток компенсирован, в динамике объем образования уменьшался.
На сроке 17-18 недель на плановом УЗ-контроле были выявлены признаки анемии плода тяжелой степени: в нижней трети плаценты на плодовой поверхности определяется образование кистозно-солидной структуры размерами 71х32х61 мм (объем 62 мл). При ЦДК кровоток в структуре образования не картируется. МСС в СМА справа 1,87 МоМ, слева 2,01 МоМ, КФИ — 0,83 (увеличено). Учитывая признаки анемии плода тяжелой степени, нарастание КФИ показано внутриутробное внутривенное переливание крови (ВВПК). Операция прошла успешно.
В дальнейшем при динамическом УЗ-контроле каких-либо отклонений не выявлено, на сроке 32-33 недели на III скрининге: в структуре плаценты вблизи места прикрепления пуповины определяется участок тканей несколько пониженной эхогенности с гиперэхогенным включением в зоне коагуляции. Пациентка была направлена на перинатальный консилиум для определения способа родоразрешения.
На сроке 37-38 недель беременности путем операции Кесарева сечения на свет появился малыш массой 2970 гр., 8-8 баллов по шкале Апгар, переведен в физиологическое отделение новорождённых. На вторые сутки после рождения ребенка проведена эхокардиография, признаков сердечной недостаточности не выявлено. Гистологическое исследование плаценты: плацента, соответствующая сроку гестации, с острой плацентарной недостаточностью. Риск для плода по постнатальной анемии. Образование плаценты не описано, по-видимому произошла его полная инволюция.
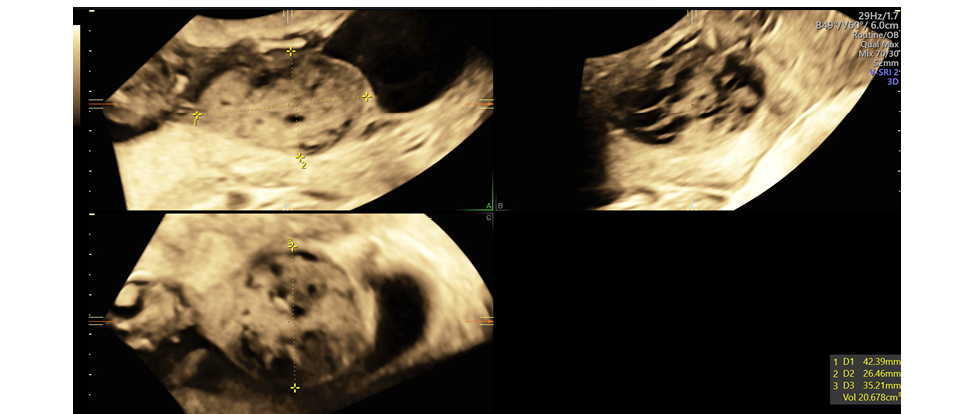
Рисунок 1. Хорионангиома: мультипланарная реконструкция
Figure 1. Chorioangioma: Multiplanar Reconstruction
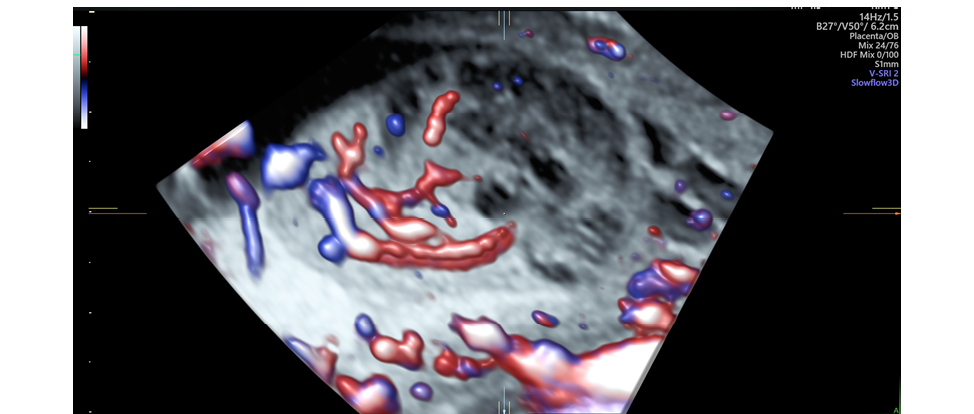
Рисунок 2. Хорионангиома: режим ЦДК
Figure 2. Chorioangioma: Color Doppler Imaging Mode
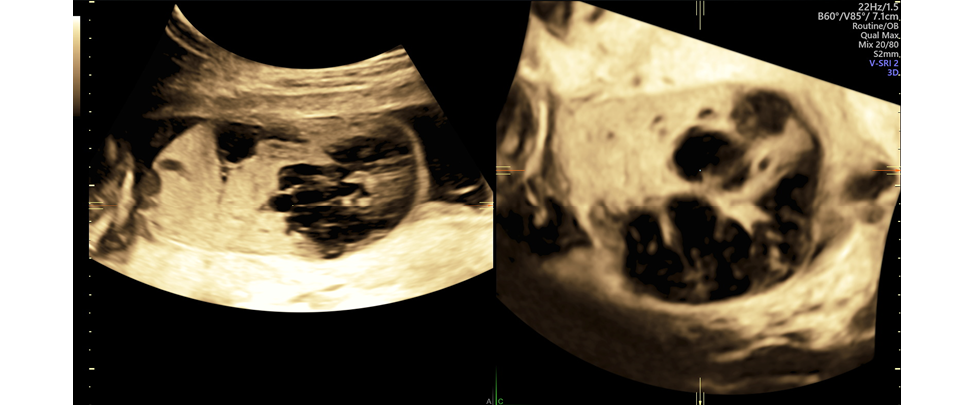
Рисунок 3. Хорионангиома: вид при контрольном ультразвуковом исследовании
Figure 3. Chorioangioma: Appearance on Follow-Up Ultrasound Examination
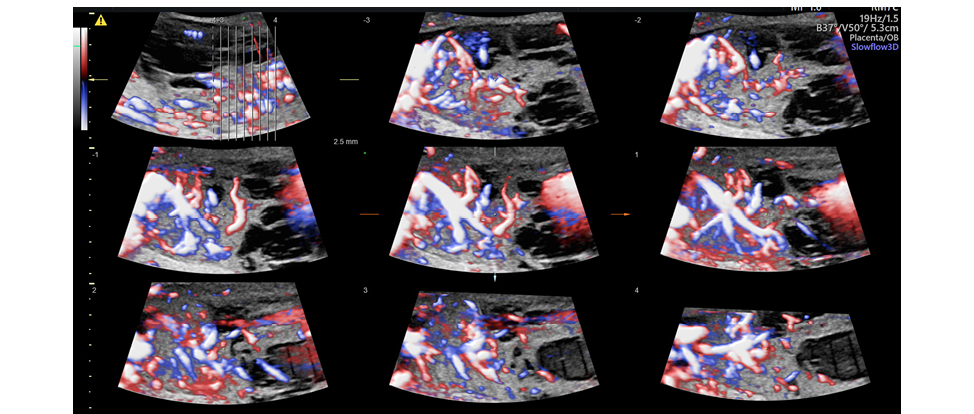
Рисунок 4. Хорионагиома: томографический режим с ЦДК
Figure 4. Chorioangioma: Tomographic Ultrasound Imaging with Color Doppler
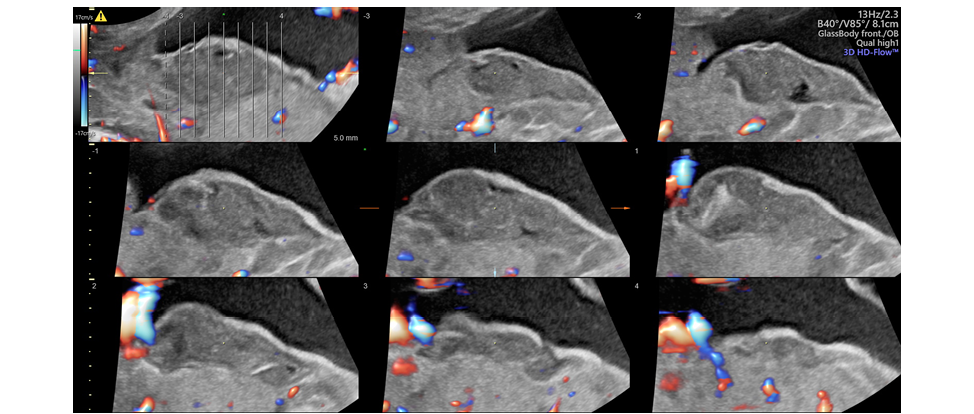
Рисунок 5. Хорионангиома: ультразвуковой контроль после оперативного лечения. Томографический режим с ЦДК
Figure 5. Chorioangioma: Ultrasound Monitoring After Surgical Treatment. Tomographic Ultrasound Imaging with Color Doppler
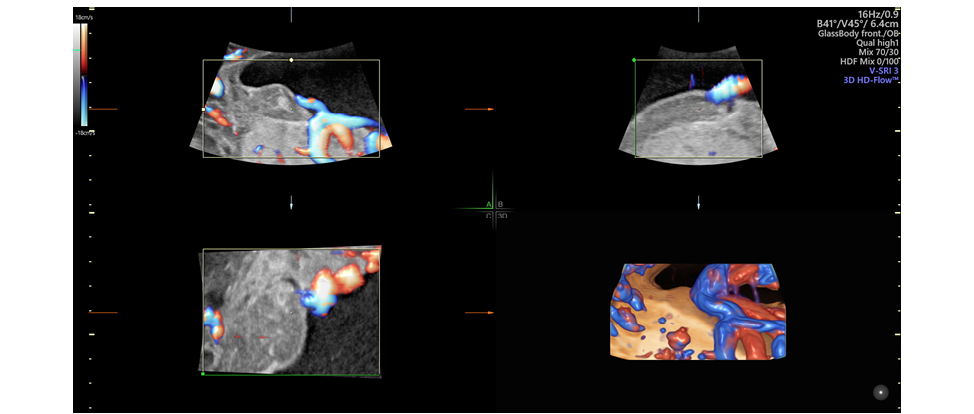
Рисунок 6. Хорионангиома: мультипланарная реконструкция изображения в третьем треместре
Figure 6. Chorioangioma: Multiplanar Image Reconstruction in the Third Trimester
Заключение
Как говорилось выше, большие хорионангиомы встречаются крайне редко, но несут большую опасность развитием осложнений во время беременности: многоводие, сердечная недостаточность, кровотечение и антенатальная гибель плода. В данном случае благодаря своевременному обращению пациентки и высокой квалификации специалистов ультразвуковой пренатальной диагностики и акушеров-гинекологов был выставлен верный диагноз и определена правильная тактика ведения данной беременности, что способствовало избежать перинатальной потери и рождению здорового малыша.
Список литературы
1. Шелаева Е.В., Прохорова В.С., Нагорнева С.В. Хорионангиомы плаценты: диагностика и тактика ведения. Журнал акушерства и женских болезней.2017;66(3):124-134. https://doi.org/10.17816/JOWD663124-134 [Shelaeva E.V., Prokhorova V.S.,
2. Sepulveda W, Wong AE, Herrera L, Dezerega V, Devoto JC. Endoscopic laser coagulation of feeding vessels in large placental chorioangiomas: report of three cases and review of invasive treatment options. Prenat Diagn. 2009;29(3):201-6. https://doi.org/10.1002/pd.2197
3. Липатов И.С., Тезиков Ю.В., Белоконева Т.С., Тезикова Т.А., Каганова М.А., Азаматов А.Р., Горькова А.В. Гестационные и перинатальные исходы при гигантской хориоангиоме. Российский вестник акушера-гинеколога. 2019;19(4):72‑76. https://doi.org/10.17116/rosakush20191904172
4. Ma H, Liu Z, Ruan J. Placental chorioangioma and pregnancy outcome: a ten-year retrospective study in a tertiary referral centre. BMC Pregnancy Childbirth. 2023; 23(1):381. https://doi.org/10.1186/s12884-023-05719-x
5. Quarello E, Bernard JP, Leroy B, Ville Y. Prenatal laser treatment of a placental chorioangioma. Ultrasound Obstet Gynecol. 2005;25(3):299-301. https://doi.org/10.1002/uog.1848
6. Дмитриева С.Л., Дворянский С.А. Хорионангиома плаценты (клинический случай). Вятский медицинский вестник.2022; 3 (75): 93-96; https://doi.org/10.24412/2220-7880-2022-375-93-96
7. Buca D, Iacovella C, Khalil A, Rizzo G, Sirotkina M, Makatsariya A, Liberati M, Silvi C, Acharya G, D’Antonio F. Perinatal outcome of pregnancies complicated by placental chorioangioma: systematic review and meta-analysis. Ultrasound Obstet Gynecol. 2020;55(4):441-449; https://doi.org/10.1002/uog.20304
Об авторах
С. Ю. ШумаковРоссия
Шумаков Сергей Юрьевич - ассистент кафедры онкологии, лучевой диагностики и лучевой терапии; заведующий отделением антенатальной охраны плода
д. 70, стр. 12., г. Челябинск, 454141
Ю. А. Шумаков
Россия
Шумаков Юрий Александрович - ассистент кафедры онкологии, лучевой диагностики и лучевой терапии; заведующий отделением ультразвуковой диагностики
ул. Тимирязева, д. 17, г. Челябинск, 454091
А. В. Киселёв
Россия
Киселёв Александр Викторович - врач ультразвуковой диагностики отделения ультразвуковой диагностики
ул. Воровского, д. 70, стр. 12., г. Челябинск, 454141
Е. О. Гусарова
Россия
Гусарова Евгения Олеговна - младший научный сотрудник отдела биофизических методов исследования, врач высшей категории
ул. Репина, д. 1, г. Екатеринбург, 620028
В. С. Матвеев
Россия
Матвеев Владимир Сергеевич - врач ультразвуковой диагностики отделения ультразвуковой диагностики, врач высшей категории
ул. Воровского, д. 70, стр. 12., г. Челябинск, 454141
Рецензия
Для цитирования:
Шумаков С.Ю., Шумаков Ю.А., Киселёв А.В., Гусарова Е.О., Матвеев В.С. Клинический случай выявления хорионангиомы плаценты в первом триместре беременности: диагностика, лечение, результаты. Вестник охраны материнства и младенчества. 2025;2(3):79-86. https://doi.org/10.69964/BMCC-2025-2-3-79-86
For citation:
Shumakov S.Yu., Shumakov Yu.A., Kiselev A.V., Gusarova E.O., Matveev V.S. Clinical Case of Chorangioma of the Placenta Detected in the First Trimester of Pregnancy: Diagnosis, Treatment, Outcomes. Bulletin of maternal and child care. 2025;2(3):79-86. (In Russ.) https://doi.org/10.69964/BMCC-2025-2-3-79-86
JATS XML









