Перейти к:
Особенности течения наружного генитального эндометриоза на фоне патологии шейки матки
https://doi.org/10.69964/BMCC-2024-1-1-95-107
Аннотация
Введение. В современной литературе имеется ограниченное количество публикаций, посвященных особенностям течения эндометриоза у пациенток с заболеваниями шейки матки (ШМ), выбору тактики ведения при заболеваниях ШМ и профилактике рецидивов данных заболеваний.
Цель исследования — провести анализ клинико-анамнестических и лабораторных данных у пациенток репродуктивного возраста с сочетанием доброкачественных заболеваний ШМ и наружного генитального эндометриоза.
Материал и методы. Проведено ретроспективное когортное исследование, включившее 100 женщин репродуктивного возраста с наружным генитальным эндометриозом. Основную группу составили 56 пациенток с сочетанием доброкачественных заболеваний ШМ и наружного генитального эндометриоза. Группу сравнения составили 44 пациентки с наружным генитальным эндометриозом без заболеваний ШМ. Произведена оценка клинико-анамнестических данных, результатов цитологического исследования мазка с ШМ, расширенной кольпоскопии и уровня гормонов АМГ, ФСГ, эстрадиола, выполненных методом иммуноферментного анализа на 2-5 дни менструального цикла. Статистический анализ проведен с использованием программы «SPSS Statistics 26.0».
Результаты исследования. Наружный генитальный эндометриоз в 56% случаев ассоциирован с доброкачественными заболеваниями ШМ, в структуре которых превалируют невоспалительные заболевания (63%). Воспалительные заболевания ШМ отмечены у 16% пациенток, а сочетанная патология ШМ — у 21% женщин с наружным генитальным эндометриозом. Наличие сочетанной патологии ШМ в 83,3% случаев сопровождается эндометриоз-ассоциированным бесплодием, это значимо чаще, чем у пациенток с воспалительными (22,2%) и невоспалительными (42,9%) заболеваниями ШМ, р<0,05. Проведение хирургического лечения эндометриоза не привело к наступлению беременности в течение одного года после операции ни у одной планирующей ее пациентки с сочетанной патологией ШМ (0/11), данный показатель у женщин с невоспалительными заболеваниями ШМ составил 14,3% (4/32), тогда как у 75,0% (3/4) с воспалительными заболеваниями ШМ беременность наступила в течение года после операции, p<0,05. В свою очередь, наличие воспалительных заболеваний ШМ было ассоциировано со значимо меньшим уровнем АМГ (1,4±0,5 нг/мл) по сравнению с пациентками, имеющими невоспалительные заболевания ШМ (3,0±0,4 нг/мл) и сочетанную патологию ШМ (3,4±0,5 нг/мл), p<0,017. Значимое снижение овариального резерва в дальнейшем также может привести к нарушению фертильности у данной категории пациенток.
Заключение. Результаты исследования свидетельствуют о необходимости комплексной оценки состояния шейки матки у пациенток с гениальным эндометриозом, включая тщательный сбор анамнеза, цитологическое исследование и расширенную кольпоскопию в сочетании с определением вирусоносительства ВПЧ. Своевременные мероприятия по диагностике и лечению заболеваний шейки матки у пациенток с эндометриоз-ассоциированным бесплодием позволят улучшить показатели фертильности у данной категории пациенток.
Ключевые слова
Для цитирования:
Авсеенко М.А., Тимерханова Е.О., Мелкозерова О.А., Михельсон А.A. Особенности течения наружного генитального эндометриоза на фоне патологии шейки матки. Вестник охраны материнства и младенчества. 2024;1(1):95-107. https://doi.org/10.69964/BMCC-2024-1-1-95-107
For citation:
Avseenko M.A., Timerchanova E.О., Melkozerova O.A., Mikhelson A.A. Features of the course of external genital endometriosis due to cervical pathology. Bulletin of maternal and child care. 2024;1(1):95-107. (In Russ.) https://doi.org/10.69964/BMCC-2024-1-1-95-107
Введение
Эндометриоз является одним из наиболее распространенных гинекологических заболеваний, которое поражает до 10% женщин репродуктивного возраста. Распространенность эндометриоза у женщин, страдающих бесплодием, достигает 40–50%, что в 10 раз выше, чем в популяции [1][2]. Одной из наиболее актуальных проблем у женщин с эндометриозом, помимо бесплодия и тазовой боли, является проблема рецидива [3]. Согласно клиническим рекомендациям, стратегией первой линии лечения у пациенток с эндометриоз-ассоциированным бесплодием, является хирургическое лечение. Однако, даже при качественно выполненном хирургическом вмешательстве частота рецидивов по данным литературы достигает 43%, а спустя 5 лет — у каждой второй женщины наблюдается рецидив заболевания [2][3]. Так, по данным проведенного ранее в НИИ ОММ исследования, частота рецидивов глубокого инфильтративного эндометриоза составила 30%.
Согласно одной из гипотез, патогенез рецидивирования наружного генитального эндометриоза связан с изменениями состава микробиома репродуктивного тракта. При этом персистенция ВПЧ на фоне дисбиоза генитального тракта способствует активации провоспалительных цитокинов, поляризации макрофагов в перитонеальной жидкости, что изменяет фенотип эндометриальных клеток и способствует прогрессированию эндометриоза [4][5].
Следует отметить, что патология шейки матки в настоящее время является одной из наиболее распространённых гинекологических заболеваний у женщин репродуктивного возраста. По данным различных авторов, частота заболеваний шейки матки в этой возрастной категории находится в пределах от 20,0% до 50,0%. При этом фоновая патология составляют более 80%, предраковая патология (дисплазия эпителия шейки матки) — 18- 19%, рак и подозрение на рак — в пределах 1-2%. [6-8]. В современной литературе представлено недостаточно данных о влиянии патологии шейки матки на течение генитального эндометриоза и его склонность к рецидивированию. В тоже время, известным фактов является парадигма, объясняющая прогрессирование заболевания нарушением оттока менструальной крови из матки, связанным, например, с пороками развития внутренних половых органов и патологией шейки матки. Данные обстоятельства укладываются в концепцию патогенеза эндометриоза — теорию ретроградной менструации Симпсона [9][10].
Известно, что ведущую роль в патогенезе интраэпителиальной цервикальной неоплазии играет персистенция вируса папилломы человека (ВПЧ). При этом предметом научной дискуссии в последние годы является ассоциация между ВПЧ инфекцией и эндометриозом. Большинство авторов отмечают более частую распространенность ВПЧ-инфекции у пациенток с эндометриозом и бесплодием. Исследование Родриго Роша и соавт. (Бразилия, 2019) с участием 60 женщин, перенесших лапароскопию, выявило более частое наличие ВПЧ высокого риска у пациенток с эндометриозом [11][12]. Данные результаты сопоставимы с более ранним исследованием Иранских ученых, которое продемонстрировало более частую встречаемость ВПЧ высокого риска в ткани эндометриом [13]. Таким образом, лечение патологии шейки матки с использованием физико-инструментальных методов, зачастую приводит к обострению течения эндометриоза и его рецидивированию. С другой̆ стороны, при генитальном эндометриозе отмечается замедление репаративных процессов на шейке матки, увеличение частоты рецидивов и отдаленных осложнений [14].
В современной литературе имеется ограниченное количество публикаций, посвященных особенностям течения эндометриоза у пациенток с заболеваниями шейки матки, выбору тактики ведения при заболеваниях шейки матки и профилактики рецидивов данных заболеваний. В связи с чем эта проблема требует дальнейшего изучения.
Цель настоящего исследования — провести анализ клинико-анамнестических и лабораторных данных у пациенток репродуктивного возраста с сочетанием доброкачественных заболеваний ШМ и наружного генитального эндометриоза.
Материалы и методы
Проведено ретроспективное когортное исследование, включившее 100 пациенток репродуктивного возраста, которым было проведено хирургическое лечение распространенных форм наружного генитального эндометриоза в период с 2021 по 2023 гг в ФГБУ «Уральский научно-исследовательский институт охраны материнства и младенчества» Минздрава России. Основную группу составили 56 пациенток с сочетанием доброкачественных заболеваний шейки матки и наружного генитального эндометриоза, из которых в первую подгруппу вошли 9 пациенток с воспалительными заболеваниями шейки матки, вторую подгруппу — 35 женщин с невоспалительными заболеваниями шейки матки и третью подгруппу — 12 пациенток с сочетанием воспалительных и невоспалительных заболеваний шейки матки. Группу сравнения составили 44 пациентки с наружным генитальным эндометриозом без заболеваний шейки матки. Всем пациентками выполнено клинико-анамнестическое обследование, которое включало анализ соматического и гинекологического анамнеза, менструальной и репродуктивной функций, физикальное и гинекологическое исследование, а также оценка частоты наступления беременности в течение года после хирургического лечения. Изучены результаты цитологического исследование мазков, взятых с экзо- и эндоцервикса. Оценка состояния влагалищной части шейки матки проводилась с использованием расширенной кольпоскопии. Произведена оценка результатов трансвагинального ультразвукового исследования органов малого таза, выполненного в раннюю фолликулярную фазу, с определением наличия аденомиоза, толщины М-ЭХО, наличия и размеров эндометриом яичников, количества антральных фолликулов. Проведена сравнительная оценка уровня половых гормонов в крови: антимюллеров гормон (АМГ), фолликулостимулирующий гормон (ФСГ), эстрадиол (Е2), которые были определены на 2-5 дни менструального цикла методом иммуноферментного анализа. На основании протоколов операции определяли тяжесть эндометриоза по классификационной схеме Американского общества фертильности AFS/ASRM (R-AFS), которая подразумевает балльную оценку локализации и размеров эндометриоиных очагов, а также выраженности спаечного процесса органов малого таза.
Произведена статистическая обработка полученных данных. Для показателей, характеризующих качественные признаки, указывали абсолютное значение и относительную величину в процентах, проверку статистических гипотез осуществляли с использованием критерия хи-квадрат Пирсона (χ2). Критический уровень значимости различий (p), при котором нулевая гипотеза об отсутствии различий отвергалась и принималась альтернативная, устанавливали равным 0,025 (критерий Краскела-Уоллиса) и p<0,05 (критерий Вилкоксона). Для сравнения относительных показателей в малых выборках, в случае значений ожидаемого явления менее 10 использовали хи-квадрат с поправкой Йейтса. Проверку статистических гипотез об отсутствии межгрупповых различий осуществляли с помощью критерия Стьюдента. Множественные сравнения проведены с поправкой Бонферрони. Результаты интерпретировали как статистически значимые (отрицание нулевой гипотезы) при значении p<0,017.
Результаты и обсуждение
При оценке частоты встречаемости патологии шейки матки среди пациенток с наружным генитальным эндометриозом было выявлено, что более половины данных пациенток (56%) имели доброкачественные заболевания шейки матки по результатам мазка на онкоцитологию, кольпоскопической картины и данным анамнеза.
В структуре доброкачественной патологии шейки матки у пациенток с наружным генитальным эндометриозом превалировали невоспалительные заболевания шейки матки (эрозия ШМ, лейкоплакия, эндометриоз ШМ, цервикальная интраэпителиальная неоплазия I-III степени, атипичные железистые клетки — AGC), частота которых составила 63% (35/56). Воспалительные заболевания шейки матки (экзо- и эндоцервицит) отмечены у 16% (9/56) пациенток основной группы, а сочетание воспалительных и невоспалительных заболеваний — у 21% (12/56) пациенток (рисунок 1).
Стоит отметить, что исследование цервикального мазка на онкоцитологию и оценка кольпоскопической картины имели различную информационную ценность. Так, по данным цитологического исследования с шейки матки патологическая картина наблюдалась лишь у 17 пациенток основной группы (30,4%), тогда как отклонения по кольпоскопической картине отмечены у 48 женщин (85,7% пациенток основной группы). 13 пациенток основной группы (23,2%) сообщили о заболеваниях шейки матки в анамнезе, потребовавших хирургического лечения. Данные результаты говорят о необходимости комплексной оценки состояния шейки матки у пациенток с гениальным эндометриозом, включая тщательный сбор анамнеза, цитологическое исследование цервикального мазка и расширенную кольпоскопию.
Пациентки групп наблюдения были сопоставимы по возрасту и антропометрическим данным (таблица 1). Средний возраст пациенток основной группы составил 34,2±5,4 лет, в группе сравнения — 32,0±4,7 лет, p>0,05. Средний индекс массы тела у женщин основной группы составил 22,5±3,6 кг/м2, в группе сравнения — 22,5±3,7 кг/м2, p>0,05.
Не было выявлено значимых различий в особенностях социального статуса и структуре жалоб между пациентками групп наблюдения. При анализе соматической патологии в группах наблюдения было выявлено, что болезни желудочно-кишечного тракта встречались значимо чаще у пациенток c сочетанием наружного генитального эндометриоза и патологии шейки матки (26,8%) в сравнении с пациентками без патологии шейки матки (9,1%), р<0,05. Также у пациенток основной группы значимо чаще (в 17,9% случаев) выявлялись заболевания мочевыделительной системы, чем у пациенток группы сравнения (в 2,3% случаев), р<0,05 (таблица 2).
Стоит отметить, что данный показатель оказался повышенным преимущественно за счет пациенток с воспалительными заболеваниями шейки матки, у которых он составил 44,5%, что было значимо выше, чем у женщин с невоспалительными заболеваниями шейки матки (8,6%), р<0,05 (таблица 3). Также у пациенток данной когорты в 33,3% случаев отмечались хронические дерматологические болезни, тогда как у пациенток с другими заболеваниями шейки матки данных заболеваний выявлено не было, р<0,05. По-видимому, это может объясняться общими патогенетическими механизмами развития данных заболеваний, включая наличие инфекционного агента, а также ослабление иммунного ответа, приводящих к нарушению естественного состава микробиома и развитию воспалительного процесса.
Несмотря на то, что частота ожирения значимо не различалась у пациенток основной группы (5,4%) и группы сравнения (2,3%, p>0,05), данный показатель значимо чаще отмечался у женщин с генитальным эндометриозом и сочетанной патологией шейки матки (25,0%), тогда как у пациенток с изолированными воспалительными и невоспалительными заболеваниями шейки матки ожирения отмечено не было, p<0,05. Данный факт может подтверждать важную роль гиперэстрогении, сопутствующей ожирению, в развитии и прогрессировании заболеваний шейки матки, ассоциированных с генитальным эндометриозом.
Частота курения значимо не различалась между пациентками основной группы (14,3%) и группы сравнения (6,8%), p>0,05. Среди пациенток с воспалительными заболеваниями шейки матки не было курящих женщин, тогда как в группе невоспалительных заболеваний их доля составила 17,1%, а в группе сочетанной патологии шейки матки 16,7%, однако разница не достигла статистической значимости, p>0,05. Возраст начала половой жизни, возраст менархе, продолжительность менструального цикла и продолжительность менструального кровотечения не различались у пациенток исследуемых групп, р>0,05.
Около половины пациенток как основной группы (57,1%), так и группы сравнения (52,3%) имели беременности в анамнезе (p>0,05), которые закончились родами у 35,7% пациенток основной группы и 50% пациенток группы сравнения (p>0,05, таблица 4). При этом пациентки основной группы с невоспалительными заболеваниями шейки матки значимо чаще имели в анамнезе беременности (65,7%), чем пациентки с сочетанной патологией шейки матки (25%), р<0,05 (таблица 5). Стоит отметить, что родами закончились беременности лишь у 11,1% пациенток с воспалительными заболеваниями шейки матки и 8,3% пациенток с сочетанной патологией шейки матки, что было значимо ниже, чем у женщин с невоспалительными болезнями шейки матки (51,4%), p<0,05.
Обращает на себя внимание значимо меньшая частота родов путем операции кесарево сечение у пациенток основной группы (7,1%), чем в группе сравнения (34,1%), p<0,05. При этом частота самопроизвольных родов в анамнезе значимо чаще отмечена в группе пациенток с невоспалительными заболеваниями шейки матки (40,5%) по сравнению с женщинами с воспалительной (0,0%) и сочетанной патологией шейки матки (8,3%), p<0,05.
Большая частота самостоятельных родов в анамнезе у пациенток с невоспалительными заболеваниями шейки матки может указывать на то, что травматизация шейки матки при самопроизвольных родах служит одним из пусковых механизмов развития ее патологии. Наличие же сочетанной патологии шейки матки может вести к нарушению фертильности, что проявляется снижением частоты наступления беременности и родов у пациенток данной когорты.
Помимо этого, пациентки с сочетанной патологией шейки матки имели значимо большую частоту неразвивающихся беременностей в анамнезе (41,7%) по сравнению с женщинами, имеющими изолированно невоспалительные заболевания шейки матки (8,6%), p<0,05. Обращает на себя внимание значимо большая частота инструментальных ревизий полости матки по поводу медицинского прерывания или самопроизвольного прерывания беременности малого срока у пациенток основной группы (35,7%), чем в группе сравнения (13,6%, p<0,05), что еще раз подтверждает значимую роль травматизации шейки матки в развитии ее патологии.
Высокая частота бесплодия, ассоциированная с эндометриозом, наблюдалась во всех группах исследования и значимо не различалась у пациенток основной группы (48,2%) и группы сравнения (50,0%), р>0,05. Однако, отмечается значимо большая частота бесплодия у пациенток с сочетанной патологией шейки матки (88,3%) по сравнению с группой воспалительных (22,2%) и невоспалительных (42,9%) заболеваний, р<0,05.
Не было выявлено значимых различий по частоте встречаемости гинекологических заболеваний в анамнезе между пациентками основной группы и группы сравнения. Однако, воспалительные заболевания органов малого таза закономерно чаще встречались у пациенток основной группы с воспалительной патологией шейки матки (3/9; 33,3%), тогда как в группах женщин с невоспалительными заболеваниями шейки матки и сочетанной патологией шейки матки данные заболевания в анамнезе отсутствовали, p<0,05. Также в данной группе пациенток значимо чаще выявлялся аденомиоз (6/9; 66,7%), чем у пациенток с невоспалительными болезнями (10/35; 28,6%) и сочетанной патологией шейки матки (3/12; 25%), p<0,05.
При оценке уровня половых гормонов у пациенток с наружным генитальным эндометриозом не было выявлено значимых различий в сывороточном уровне эстрадиола в сыворотке крови между пациентками основной группы (147,9±9,6 пг/мл) и группы сравнения (153,9±16,7 пг/мл), р>0,05 (таблица 6). Однако, обращает на себя внимание значимо больший уровень эстрадиола в крови у пациенток с невоспалительными заболеваниями (161,6±10,4 пг/мл) и сочетанной патологией шейки матки (160,2±10,2 пг/мл) по сравнению с женщинами с воспалительными заболеваниями шейки матки (119,7±8,4 пг/мл), р<0,017 (таблица 7). Таким образом, в основе развития и прогрессирования невоспалительных заболеваний шейки матки при эндометриозе может лежать гиперэстрогения.
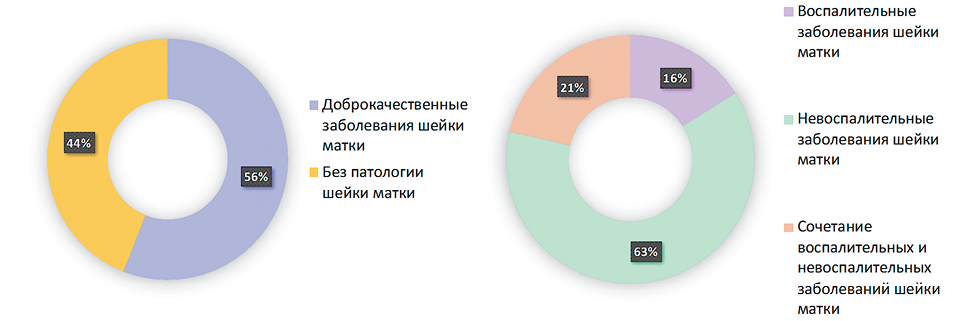
Рисунок 1. Структура доброкачественной патологии шейки матки у пациенток с наружным генитальным эндометриозом
Figure 1. Structure of benign pathology of the cervix in patients with genital endometriosis
Таблица 1. Средний возраст и антропометрические данные пациенток исследуемых групп
Table 1. Average age and anthropometric data of patients of the studied groups
Показатели | Основная группа (n=56) | Группа сравнения (n=44) | Уровень значимости различий, p | ||
Воспалительные заболевания ШМ (n=9) | Невоспалительные заболевания ШМ (n=35) | Сочетанная патология ШМ (n=12) | |||
Возраст, лет | 31,5±5,2 | 32,7±4,8 | 30,5±4,4 | 32,0±4,7 | NS |
Масса тела, кг | 60,1±7,0 | 58,8±9,8 | 67,0±12,7 | 62,3±11,8 | NS |
Рост, см. | 164,3±2,0 | 162,9±6,0 | 167,4±5,1 | 166,0±6,7 | NS |
ИМТ | 22,3±2,7 | 22,1±3,6 | 23,9±4,5 | 22,5±3,7 | NS |
Примечание. Данные представлены в виде среднего значения и стандартного отклонения (M±SD); NS — различия статистически не значимы (p>0.05)
Note. Data are presented as mean and standard deviation (M±SD); NS — differences are not statistically significant (p>0.05).
Таблица 2. Структура сопутствующих экстрагенитальных заболеваний у пациенток групп наблюдения
Table 2. Structure of concomitant extragenital diseases in patients from observation groups
Группа заболеваний | Основная группа (n=56) | Группа сравнения (n=44) | χ2** | p | ОШ | 95% ДИ | |||
n | % | n | % | ||||||
Заболевания сердечно-сосудистой системы (I00-I99) | 3 | 5,4 | 1 | 2,3 | 0,938 | 0,333 | 2,434 | 0,244 | 24,245 |
Заболевания эндокринной системы (E00-E90) | 5 | 8,9 | 2 | 4,5 | 0,210 | 0,647 | 2,059 | 0,380 | 11,157 |
Ожирение (Е66) | 3 | 5,4 | 1 | 2,3 | 0,071 | 0,790 | 2,434 | 0,244 | 24,245 |
Заболевания желудочно-кишечного тракта (К00-К93) | 15 | 26,8 | 4 | 9,1 | 3,929 | 0,048* | 3,659 | 1,118 | 11,976 |
Заболевания мочевыводящей системы (N00-N99) | 10 | 17,9 | 1 | 2,3 | 4,625 | 0,032* | 9,348 | 1,148 | 76,129 |
Заболевания молочной железы (N60-N64) | 1 | 1,8 | 1 | 2,3 | 0,299 | 0,585 | 0,782 | 0,048 | 12,862 |
Заболевания органов зрения (Н00-Н59) | 5 | 8,9 | 4 | 9,1 | 0,105 | 0,747 | 0,980 | 0,247 | 3,891 |
Заболевания крови (D50-D89). | 3 | 5,4 | 4 | 9,1 | 0,110 | 0,741 | 0,566 | 0,120 | 2,673 |
Заболевания кожи (L00-L99) | 3 | 5,4 | 1 | 2,3 | 0,071 | 0,790 | 2,434 | 0,244 | 24,245 |
Примечание. Данные представлены в виде абсолютных (n) и относительных (%) значений; * — различия статистически значимы; ** — критерий хи-квадрат с поправкой Йейтса.
Note. Data are presented as absolute (n) and relative (%) values; * — differences are statistically significant; ** — chi-square test with Yates correction.
Таблица 3. Структура соматической патологии у пациенток основной группы в зависимости от характера патологии шейки матки
Table 3. Structure of somatic pathology in patients of the main group, depending on the nature of the cervical pathology
Группа заболеваний | Воспалительные заболевания ШМ (n=9) | Невоспалительные заболевания ШМ (n=35) | Сочетанная патология ШМ (n=12) | Уровень значимости различий, p** | |||
1 | 2 | 3 | |||||
n | % | n | % | n | % | ||
Заболевания сердечно-сосудистой системы (I00-I99) | 0 | 0,0 | 2 | 5,7 | 1 | 8,3 | NS |
Заболевания эндокринной системы (E00-E90) | 1 | 11,1 | 1 | 2,9 | 3 | 25,0 | NS |
Ожирение (Е66) | 0 | 0,0 | 0 | 0,0 | 3 | 25,0 | P1-2=1,0 P1-3=0,323 P2-3=0,018* |
Заболевания желудочно-кишечного тракта (К00-К93) | 3 | 33,3 | 11 | 31,4 | 2 | 16,6 | NS |
Заболевания мочевыводящей системы (N00-N99) | 5 | 55,5 | 3 | 8,6 | 2 | 16,6 | P1-2=0,006* P1-3=0,161 P2-3=0,809 |
Заболевания молочной железы (N60-N64) | 0 | 0,0 | 1 | 2,9 | 0 | 0,0 | NS |
Заболевания органов зрения (Н00-Н59) | 1 | 11,1 | 2 | 5,7 | 2 | 16,6 | NS |
Заболевания крови (D50-D89). | 0 | 0,0 | 2 | 5,7 | 1 | 8,3 | NS |
Заболевания кожи (L00-L99) | 3 | 33,3 | 0 | 0,0 | 0 | 0,0 | P1-2=0,006* P1-3=0,126 P2-3=1,0 |
Примечание. Данные представлены в виде абсолютных (n) и относительных (%) значений; * — различия статистически значимы; ** — критерий хи-квадрат с поправкой Йейтса; NS — различия статистически не значимы (p>0.05).
Note. Data are presented as absolute (n) and relative (%) values; * — differences are statistically significant; ** — chi-square test with Yates correction; NS — differences are not statistically significant (p>0.05).
Таблица 4. Акушерско-гинекологический анамнез пациенток групп наблюдения
Table 4. Obstetric and gynecological history of patients in observation groups
Показатели | Основная группа (n=56) | Группа сравнения (n=44) | χ2 | p | ОШ | 95% ДИ | |||
n | % | n | % | ||||||
Беременности в анамнезе | 32 | 57,1 | 23 | 52,3 | 0,236 | 0,628 | 1,217 | 0,550 | 2,693 |
Роды в анамнезе | 20 | 35,7 | 22 | 50 | 2,064 | 0,151 | 0,556 | 0,248 | 1,243 |
Самопроизвольные роды | 16 | 28,6 | 7 | 15,9 | 1,573** | 0,210 | 2,114 | 0,782 | 5,715 |
Кесарево сечение | 4 | 7,1 | 15 | 34,1 | 9,942** | 0,002* | 0,149 | 0,045 | 0,490 |
Медицинский аборт | 9 | 16,1 | 6 | 13,6 | 0,003** | 0,956 | 1,213 | 0,396 | 3,710 |
Самопроизвольный выкидыш | 3 | 5,4 | 1 | 2,3 | 0,071** | 0,790 | 2,434 | 0,244 | 24,245 |
Неразвивающаяся беременность | 9 | 16,1 | 1 | 2,3 | 3,792** | 0,015 | 8,234 | 1,001 | 67,714 |
Эктопическая беременность | 1 | 1,8 | 2 | 4,5 | 0,045** | 0,832 | 0,382 | 0,033 | 4,354 |
Инструментальная ревизия полости матки | 20 | 35,7 | 6 | 13,6 | 5,148** | 0,024* | 3,519 | 1,269 | 9,756 |
Бесплодие | 27 | 48,2 | 22 | 50,0 | 0,008 | 0,931 | 0,931 | 0,423 | 2,051 |
Примечание. Данные представлены в виде абсолютных (n) и относительных (%) значений; * — различия статистически значимы; ** — критерий хи-квадрат с поправкой Йейтса.
Note. Data are presented as absolute (n) and relative (%) values; * — differences are statistically significant; ** — chi-square test with Yates correction.
Таблица 5. Акушерско-гинекологический анамнез у пациенток основной группы в зависимости от характера патологии шейки матки
Table 5. Obstetric and gynecological history in patients of the main group, depending on the nature of the cervical pathology
Группа заболеваний | Воспалительные заболевания ШМ (n=9) | Невоспалительные заболевания ШМ (n=35) | Сочетанная патология ШМ (n=12) | Уровень значимости различий, p** | |||
1 | 2 | 3 | |||||
n | % | n | % | n | % | ||
Беременности в анамнезе | 6 | 66,7 | 23 | 65,7 | 3 | 25,0 | P1-2=0,734 P1-3=0,144 P2-3=0,035* |
Роды в анамнезе | 1 | 11,1 | 18 | 51,4 | 1 | 8,3 | P1-2=0,030* P1-3=0,592 P2-3=0,023* |
Самопроизвольные роды | 0 | 0,0 | 15 | 40,5 | 1 | 8,3 | P1-2=0,043* P1-3=0,883 P2-3=0,030* |
Кесарево сечение | 1 | 11,1 | 3 | 8,5 | 0 | 0,0 | NS |
Медицинский аборт | 1 | 11,1 | 8 | 22,9 | 0 | 0,0 | NS |
Самопроизвольный выкидыш | 1 | 11,1 | 2 | 5,7 | 0 | 0,0 | NS |
Неразвивающаяся беременность | 1 | 11,1 | 3 | 8,6 | 5 | 41,7 | P1-2=0,680 P1-3=0,296 P2-3=0,029* |
Эктопическая беременность | 1 | 11,1 | 0 | 0,0 | 0 | 0,0 | NS |
Инструментальная ревизия полости матки | 3 | 33,3 | 12 | 34,3 | 5 | 41,7 | NS |
Бесплодие | 2 | 22,2 | 15 | 42,9 | 10 | 83,3 | P1-2=0,454 P1-3=0,019* P2-3=0,037* |
Примечание. Данные представлены в виде абсолютных (n) и относительных (%) значений; * — различия статистически значимы; ** — критерий хи-квадрат с поправкой Йейтса; NS — различия статистически не значимы (p>0.05).
Note. Data are presented as absolute (n) and relative (%) values; * — differences are statistically significant; ** — chi-square test with Yates correction; NS — differences are not statistically significant (p>0.05).
Таблица 6. Сывороточный уровень половых гормонов у пациенток в группах наблюдения
Table 6. Serum levels of sex hormones in patients in observation groups
Показатели | Основная группа (n=56) | Группа сравнения (n=44) | Уровень значимости различий, p |
Антимюллеров гормон, нг/мл | 2,8±0,3 | 1,8±0,4 | 0,048* |
Фолликулостимулирующий гормон, мМЕ/мл | 8,1±0,8 | 8,1±1,8 | NS |
Эстрадиол, пг/мл | 147,9±9,6 | 153,9±16,7 | NS |
Примечание. Данные представлены в виде среднего значения и стандартного отклонения (M±SD); * — различия статистически значимы; NS — различия статистически не значимы (p>0.05)
Note. Data are presented as mean and standard deviation (M±SD); NS — differences are not statistically significant (p>0.05).
Таблица 7. Сывороточный уровень половых гормонов у пациенток основной группы в зависимости от характера патологии шейки матки
Table 7. Serum levels of sex hormones in patients of the main group, depending on the nature of the cervical pathology
Показатели | Воспалительные заболевания ШМ (n=9) | Невоспалительные заболевания ШМ (n=35) | Сочетанная патология ШМ (n=12) | Уровень значимости различий, p |
Антимюллеров гормон, нг/мл | 1,4±0,5 | 3,0±0,4 | 3,4±0,5 | P1-2=0,016* P1-3=0,011* P2-3=0,535 |
Фолликулостимулирующий гормон, мМЕ/мл | 6,6±0,6 | 8,3±1,2 | 8,6±1,5 | NS |
Эстрадиол, пг/мл | 119,7±8,4 | 161,6±10,4 | 160,2±10,2 | P1-2=0,003* P1-3=0,007* P2-3=0,924 |
Примечание. Данные представлены в виде среднего значения и стандартного отклонения (M±SD); * — различия статистически значимы (p<0.017 с учетом поправки Бонферрони); NS — различия статистически не значимы (p>0.05)
Note. Data are presented as mean and standard deviation (M±SD); NS — differences are not statistically significant (p>0.05).
Несмотря на то, что пациентки основной группы имели значимо более высокий уровень антимюллерова гормона в крови (2,8±0,3 нг/мл), чем пациентки группы сравнения (1,8±0,4 нг/мл), данный показатель был значимо ниже у женщин с воспалительными заболеваниями шейки матки (1,4±0,5 нг/мл) по сравнению с остальными пациентками основной группы (3,0±0,4 нг/мл в группе невоспалительных заболеваний и 3,4±0,5 нг/мл в группе сочетанной патологии шейки матки), p<0,017. Выявленные особенности могут быть обусловлены компроментацией овариального резерва у данных пациенток перенесенными острыми воспалительными заболеваниями органов малого таза и хроническим воспалительным процессом. Не было выявлено значимых различий в сывороточном уровне фолликулостимулирующего гормона у пациенток исследуемых групп.
При оценке степени тяжести наружного генитального эндометриоза по классфикации Американского общества фертильности (rAFS) у пациенток исследуемых групп не было выявлено значимых различий в степени распространенности эктопических очагов и общей балльной оценке. Однако, у пациенток с воспалительными заболеваниями шейки матки отмечена большая балльная оценка тяжести спаечного процесса по классификации rAFS (28,5±3,5 баллов) по сравнению с группой невоспалительных заболеваний (20,8±3,0 баллов) и сочетанной патологии шейки матки (20,5±2,0 баллов), р<0,017.
Среди пациенток, которые планировали беременность в течение одного года после хирургического лечения наружного генитального эндометриоза, она наступила лишь у 14,0% (7/50) пациенток основной группы, что было значимо меньше, чем в группе сравнения (12/32; 37,5%), р<0,05. Данная разница была выраженной за счет групп женщин с невоспалительными заболеваниями шейки матки, частота наступления беременности у которых составила 14,3% (4/32), а также группы женщин с сочетанной патологией шейки матки, в которой беременность не наступила ни у одной пациентки ее планирующей (0/11), в отличие от женщин с воспалительными заболеваниями шейки матки, частота наступления беременности у которых составила 75,0% (3/4), p<0,05. Полученные результаты свидетельствуют о значимом негативном влиянии невоспалительных заболеваний и сочетанной патологии шейки матки на фертильность у пациенток репродуктивного возраста после хирургического лечения наружного генитального эндометриоза.
Заключение
Таким образом, наружный генитальный эндометриоз в 56% случаев ассоциирован с доброкачественными заболеваниями ШМ, в структуре которых превалируют невоспалительные заболевания, реже встречаются воспалительные заболевания ШМ и сочетанная патология ШМ. Механическое повреждение цервикального эпителий в результате инструментальных ревизий полости матки, а также его травматизация во время самостоятельных родов могут служить факторами риска развития доброкачественных заболеваний шейки матки у пациенток с генитальным эндометриозом.
Наличие сочетанной патологии шейки матки ассоциировано с нарушением репродуктивной функции у пациенток с наружным генитальным эндометриозом, что проявляется большей частотой бесплодия и неразвивающихся беременностей у данной когорты женщин по сравнению с пациентками, имеющими изолированно воспалительные и невоспалительные заболевания шейки матки. Пациентки с невоспалительными заболеваниями ШМ и ее сочетанной патологией на фоне зарегистрированной гиперэстрогеннии демонстрируют низкие показатели восстановления фертильности после хирургического лечения наружного генитального эндометриоза. В свою очередь, наличие воспалительных заболеваний ШМ ассоциировано со значимым снижением овариального резерва у пациенток с эндометриозом, что в дальнейшем также может привести к нарушению фертильности у данной категории пациенток.
Результаты исследования свидетельствуют о необходимости комплексной оценки состояния шейки матки у пациенток с гениальным эндометриозом, включая тщательный сбор анамнеза, цитологическое исследование и расширенную кольпоскопию в сочетании с определением вирусоносительства ВПЧ. Своевременные мероприятия по диагностике и лечению заболеваний шейки матки у пациенток с эндометриоз-ассоциированным бесплодием позволят улучшить показатели фертильности у данной категории пациенток.
Список литературы
1. Радзинский В.Е., Оразов М.Р., Михалева Л.М., Бекулова М.А. Грани проблемы инфильтративного эндометриоза: от патогенеза к эффективной терапии. Гинекология. 2021; 23(2): 117–124. https://doi.org/10.26442/20795696.2021.2.200741
2. Министерство здравоохранения Российской Федерации. Эндометриоз. Клинические рекомендации. — М.; 2020.
3. Nisolle M., Donnez J. Peritoneal endometriosis, ovarian endometriosis, and adenomyotic nodules of the rectovaginal septum are three different entities. Fertil. Steril. 2019; 68(4): 585-96. https://doi.org/10.1016/s0015-0282(97)00191-x
4. Khan K.N., Kitajima M., Hiraki K., Yamaguchi N., Katamine S., Matsuyama T., Masuzaki H. Escherichia coli contamination of menstrual blood and effect of bacterial endotoxin on endometriosis. Fertil. Steril. 2019; 94(7):2860-3.e3. http://dx.doi.org/10.18565/aig.2022.8.22-29
5. Ata B., Yildiz S., Turkgeldi E., Brocal V.P., Dinleyici E.C., Moya A., Urman B. The Endobiota Study: Comparison of vaginal, cervical and gut microbiota between women with stage 3/4 endometriosis and healthy controls. Sci. Rep. 2019; 9(1):2204. https://doi.org/10.1038/s41598-019-39700-6
6. Министерство здравоохранения Российской Федерации. Цервикальная интраэпителиальная неоплазия, эрозия и эктропион шейки матки. Клинические рекомендации. — М.; 2020.
7. Роговская С. И., Липова Е. В. Шейка матки, влагалище, вульва. Физиология, патология, кольпоскопия, эстетическая коррекция: Руководство для практикующих врачей. 2016; 832 с.
8. Uehara T, Yoshida H, Kondo A, Kato T. A case of cervical adenocarcinoma arising from endometriosis in the absence of human papilloma virus infection. J Obstet Gynaecol Res. 2020;46(3):536-541. https://doi.org.10.1111/jog.14181
9. Sampson JA. Metastatic or embolic endometriosis due to menstrual dissemination of endometrial tissue into the venous circulation. Am J Pathol. 1927;3(2): 93-110.
10. Sampson JA. Peritoneal endometriosis due to the menstrual dissemination of endometrial tissue into the peritoneal cavity. Am J Obstet Gynecol. 1927;14(2):422-469.
11. Moslehi Z, Derakhshan R, Chaichian S, Mehdizadeh Kashi A, Sabet B, Rokhgireh S. Correlation of High-Risk Human Papilloma Virus with Deep Endometriosis: A Cross-Sectional Study. Biomed Res Int. 2023;(11):6793898. https://doi.org.10.1155/2023/6793898
12. Rocha RM, Souza RP, Gimenes F, Consolaro MEL. The high-risk human papillomavirus continuum along the female reproductive tract and its relationship to infertility and endometriosis. Reprod Biomed Online. 2019;38(6):926-937. https://doi.org.10.1016/j.rbmo.2018.11.032
13. Heidarpour M, Derakhshan M, Derakhshan-Horeh M, Kheirollahi M, Dashti S. Prevalence of high-risk human papillomavirus infection in women with ovarian endometriosis. J Obstet Gynaecol Res. 2017;43(1):135-139. https://doi.org.10.1111/jog.13188
14. Качалина О.В., Сергеева А.А. Эндометриоз шейки матки: профилактические и лечебные возможности. Российский вестник акушера-гинеколога. 2023;23(1):86-90. https://doi.org/10.17116/rosakush20232301186
15. Matalliotakis M, Matalliotaki C, Zervou MI, Krithinakis K, Kalogiannidis I, Goulielmos GN. Coexistence of cervical endometriosis with premalignant and malignant gynecological pathologies: report on a series of 27 cases. Women Health. 2021;61(9):896-901. doi: https://doi.org/10.1080/03630242.2021.1991073
16. Monist M, Lewkowicz D, Piętak P, Pilewska-Kozak A, Man YG, Semczuk A. Synchronously occurring endometrioid carcinomas of the uterine corpus and uterine cervix preceded by different precancerous lesions: A case study and a iterature review. Pathol Res Pract. 2023;245:154452. doi: https://doi.org/10.1016/j.prp.2023.154452
17. Darragh TM, Colgan TJ, Thomas Cox J, Heller DS, Henry MR, Luff RD, McCalmont T, Nayar R, Palefsky JM, Stoler MH, Wilkinson EJ, Zaino RJ, Wilbur DC; Members of the LAST Project Work Groups. The Lower Anogenital Squamous Terminology Standardization project for HPV-associated lesions: background and consensus recommendations from the College of American Pathologists and the American Society for Colposcopy and Cervical Pathology. Int J Gynecol Pathol. 2013 Jan;32(1):76-115.
18. Lee, Y.J., D. Kim, H.S. Kim et al. Integrating a next generation sequencing panel into clinical practice in ovarian cancer. Yonsei Med J. — 2019. — Vol.60, № 10. — P. 914-923. https://doi.org/10.3349/ymj.2019.60.10.914
19. Mary T Galgano 1, Philip E Castle, Kristen A Atkins, William K Brix, Sarah R Nassau, Mark H Stoler et al. Using biomarkers as objective standards in the diagnosis of cervical biopsies. The American journal of surgical pathology. — 2010. — Т. 34. — No . 8. — С. 1077., doi: https://doi.org/10.1097/PAS.0b013e3181e8b2c4
20. Rodriguez-Urrego PA, Dulcey-Hormiga IC, Barrera-Herrera LE, Suarez-Zamora DA, Palau-Lazaro MA, Buritica-Cifuentes C. Endometriosis mimicking glandular atypia in a cervical cytology. J Cytol. 2017;34(1):61-63. doi: https://doi.org/10.4103/0970-9371.197624
Об авторах
М. А. АвсеенкоРоссия
Авсеенко Мария Андреевна — младший научный сотрудник отделения сохранения репродуктивной функции, очный аспирант.
ул. Репина, д. 1, Екатеринбург, 620028
Е. О. Тимерханова
Россия
Тимерханова Екатерина Олеговна — кандидат медицинских наук, научный сотрудник отделения сохранения репродуктивной функции.
ул. Репина, д. 1, Екатеринбург, 620028
О. А. Мелкозерова
Россия
Мелкозерова Оксана Александровна — доктор медицинских наук, доцент, заместитель директора по научной работе.
ул. Репина, д. 1, Екатеринбург, 620028
А. A. Михельсон
Россия
Михельсон Анна Алексеевна — доктор медицинских наук, доцент, руководитель научного отдела сохранения репродуктивной функции, заведующая гинекологическим отделением.
ул. Репина, д. 1, Екатеринбург, 620028
Рецензия
Для цитирования:
Авсеенко М.А., Тимерханова Е.О., Мелкозерова О.А., Михельсон А.A. Особенности течения наружного генитального эндометриоза на фоне патологии шейки матки. Вестник охраны материнства и младенчества. 2024;1(1):95-107. https://doi.org/10.69964/BMCC-2024-1-1-95-107
For citation:
Avseenko M.A., Timerchanova E.О., Melkozerova O.A., Mikhelson A.A. Features of the course of external genital endometriosis due to cervical pathology. Bulletin of maternal and child care. 2024;1(1):95-107. (In Russ.) https://doi.org/10.69964/BMCC-2024-1-1-95-107









